閉塞性睡眠時無呼吸症候群(OSAS)の原因と治療

死に至るケースも…さまざまな検査や原因追及から、口腔器具による治療の選択まで
睡眠時無呼吸症候群、いびきをかく方も家族やパートナーなどに多くいらっしゃると思いますが、この閉塞性睡眠時無呼吸症候群も、メディアや身近な人たちとの話題でも非常に多いことに強い印象を受けた方も多いのではないでしょうか。
また、翌朝の眠気や疲れの取れていない様子を見ると、いかに睡眠の質が低下しているかを強く感じ、生活の質にも大きく影響があり、早急に改善すべき症状であるという危機感を覚えるものです。
閉塞性睡眠時無呼吸(OSA)はいびきを伴いますが、いびきを伴わない場合もあります。これは気道の閉塞により酸素供給が損なわれることで起こります。いびきを治療せずにいると、閉塞性睡眠時無呼吸症候群に発展することがよくあります。
主観的な訴えが複合している場合、OSAにSYNDROME(症候群)が追加されます。これが閉塞性睡眠時無呼吸症候群(OSAS)です。
睡眠時無呼吸の原因には、閉塞性睡眠時無呼吸の他に、中枢性睡眠時無呼吸、閉塞性睡眠時無呼吸と中枢性睡眠時無呼吸が混在するものがありますが、このシートには含まれていません。
呼吸停止は、患者の睡眠を妨げる覚醒を通じて患者に影響を与えます。頻繁に目が覚めると、深い睡眠が減少します。呼吸が止まると血液中の酸素濃度が低下します。
未治療の睡眠時無呼吸は、長期的には高血圧、糖尿病、脳卒中または心臓発作、認知機能の障害、生活の質の低下、日中の眠気、交通事故のリスクの増加、医療費の増加を引き起こす可能性のある浅い睡眠をもたらします。未治療の OSA 患者では交通事故が 2 倍から 4 倍多く発生しており、スウェーデンの OSA 患者の 80% 以上はまだ診断も治療も受けていないと推定されています。未治療の OSA 患者では、高血圧と心血管死亡率がより一般的です。
パートナーは、呼吸の一時停止が聞こえることが原因で睡眠が妨げられることがよくあります。呼吸の停止と突然のいびきの組み合わせは、安定したいびきよりもパートナーを悩ませます。
「鼾(いびき)はしっかりと治療しましょう!症状の原因と治療方法」については、別のファクトシートを参照してください。
有病率
20 年以上前に発表された初期の数値によると、30 歳から 60 歳の間の人々の OSA の有病率 (AHI>5) は、女性で 9%、男性で 24% でした。 OSASの有病率は、女性で2%、男性で4%でした。しかし、それ以来、人口の平均体重が増加していることは広く知られています。現在、OSAS の頻度はおそらくはるかに高くなっています。その後の研究では、白人のうち、肥満のある国では約 8% が影響を受けていることが示されています。女性では、年齢、肥満、高血圧の間に明確な関係が見られますが、日中の眠気との関連はありません。
病因
呼吸停止は、睡眠中の咽頭組織の筋肉弛緩の結果として発生し、舌が後部気道に対して吸い込まれたり、気道がつぶれたりする可能性があります。これは、無呼吸や低呼吸につながる気道の全体的または部分的な閉塞を引き起こします。
閉塞性睡眠時無呼吸症候群の原因はさまざまです。睡眠時の姿勢(仰臥位で悪化することが多い)、肥満(気道狭窄につながる)、大きな襟幅、解剖学的状態-狭い上気道、上気道の筋緊張低下、大きな軟口蓋、口蓋垂、骨格 – 後顎症の下顎骨、閉塞性鼻呼吸または睡眠中の気道の筋肉組織の弛緩につながる特定の薬。
診断
睡眠検査
診断は医師が行います。いびきや閉塞性睡眠時無呼吸症候群の診断には、夜間睡眠記録とポリグラフィー(少なくとも6チャンネル)が必要です。この検査は通常、ポータブル機器を使用して自宅で行われます。手動分析が前提条件となるため、自動解析は認められていません。
睡眠時間と代替診断を確実にするために、脳波を含むより包括的な登録である睡眠ポリグラフ検査が必要になる場合があります。
無呼吸は、睡眠中に10秒以上呼吸が不随意に完全に停止することと定義され、低呼吸は、睡眠中に気流が50%以上減少し、酸素飽和度が3%以上減少することと定義されます。これらの閾値は時に異なることがあるため、異なる研究を比較する際には、何が当てはまるかを判断することが重要です。
脱飽和(酸素飽和度の低下): 正常な酸素飽和度は94~98%です。酸素飽和度がベースラインから3~4%以上低下すると脱飽和となります。脱飽和の回数が睡眠1時間あたり5回を超える場合は、病状として記録されます。
無呼吸指数 AI:睡眠1時間あたりの無呼吸回数が5回未満であれば、健康であると判定される。
低呼吸指数 HI:睡眠1時間あたりの低呼吸回数が10回未満であれば健常と判定されます。
無呼吸低呼吸指数 AHI(Apnea- Hypopnea Index):無呼吸低呼吸指数AHIが10未満であれば健常と判定されます。
酸素飽和度低下指数 ODI(Oxygen Desaturation Index):患者のベースラインからの1時間あたりの酸素飽和度が5未満であれば健常と判定されます。
新しい論文では、ベースラインの体位依存性OSA(体位性閉塞性睡眠時無呼吸症候群:POSA)がある患者はPOSAがない患者に比べて睡眠時無呼吸症候群の口腔内装置(OA)に対する治療効果が高いという仮説が否定されました。その結果、側臥位によるOSA患者もOAによる治療が可能であるという利点さえあります。
治療開始後6ヵ月間、および必要に応じて睡眠記録を追跡することが推奨されています。患者が主観的に治療効果を過大評価することが研究で示されているため、客観的な経過観察が推奨されます。
耳鼻咽喉科での検査
- 気道を検査する必要があります。鼻道は、鼻呼吸を可能にするために重要であり、CPAPマスク(シーパップ:持続陽圧呼吸療法)または口腔装置による治療に対処するために必要です。
- 扁桃腺、口蓋垂、舌のサイズを評価します。
- 狭窄の部位は、特にミュラー手技を用いて決定することができます。これは光ファイバー内視鏡を反圧に逆らって鼻から通し、どのレベルで閉塞が起こっているかを見るものです。これは耳鼻咽喉科の専門医が行います。
歯科検診
- 監査患者に会ったら、適切な質問をします。いびきをかきますか?息を止めているかどうかわかりますか?朝は疲れていますか?朝、頭痛がしますか?運転中に眠くなりませんか?
- 検査の結果、睡眠時無呼吸症候群の可能性がある場合、最初はプライマリーケアで、さらなる検査と調査のために医師に紹介がなされ、医師は関係機関に照会されます。
処置
閉塞性睡眠時無呼吸(OSA)の治療は、次のの方法で行うことができます。
- 体重を減らす
- 仰臥位から寝姿勢を変える
- 咽頭の筋緊張に影響を与える特定の薬を変更する
- CPAPマスク(シーパップ:持続陽圧呼吸療法)
- 下顎前進装置 – 口腔器具
- 両顎手術
- 鼻呼吸を改善するための外科的矯正
- 咽頭の軟部組織を減らす外科的矯正
- CPAP・OA・手術・筋機能矯正装置(トレーナーシステム)の組み合わせ
治療は、減量または外科的治療によって状態が正常化されない限り、生涯にわたると見なされる場合があります。
装置
CPAPマスク(シーパップ:持続陽圧呼吸療法)= ゴールドスタンダード(複数の質の高い大規模臨床試験によって、現時点で最も効. 果が高いと評価された治療法)
- CPAPの問題は、治療のコンプライアンスです。マスクを鼻/口+鼻にかけ続けます。
- 病状が悪化すればするほど、治療に耐えやすくなります。
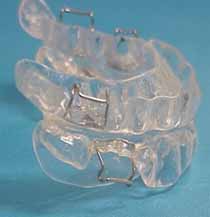
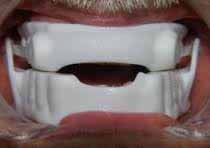


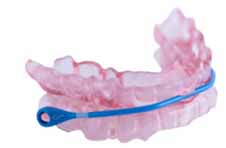
口腔内装置療法における装置設計、バイブロック型の異なる4種類の例
今日、口腔器具を作るための材料には、主に 2 種類あります。
- アクリレート – 剛性(メチルメタクリレート)、柔軟性(シェル剛性と内部柔軟性)、熱(口中温度での柔軟性)
- ナイロン – 生体適合性ポリマー – 3Dプリント
スプリントに対して計画された目標位置で構築咬合を行う。ワックスをアクチベーターとして使用するか、できれば補助器具(ジョージゲージまたはソムノHD)を使用して前歯を意図した位置に固定してから、後歯のインデックス採得をします。以前は両顎のアルジネート印象材での印象採得と咬合再構成(フルマウスリコンストラクション)が歯科技工士とのコミュニケーション方法として一般的でしたが、現在では顎のスキャンとフルマウスリコンストラクションを使用することが増えています。特に、3Dプリンターで作製したスプリントを使用する場合です。
歯科医師が下顎前進装置を使用して睡眠時無呼吸症候群を治療する場合、臨床検査を行い、歯の数、咬合、咬合のタイプ、突出、隙間の大きさ(mm)を記録し、筋肉と顎関節の検査を行います。隙間の大きさによってスプリントの選択が決まりますが、隙間が小さいほどスプリントは「スリム」でなければなりません。
今日、モノブロック型(上下一体型)のOAとバイブロック型(上下分離型)が同等であることを示す新しい研究がなされています。決定的な要因は、個人のBMI、突出の程度、診断であろう。最近発表されたレビュー記事では、最大突出量の75%の進行がより効果的であると要約されています。
どのタイプのスプリントを使うべきか?
歯の本数、前方への移動能力、診断の重症度によって異なります。前方への移動が制限されている場合は、前方への移動を段階的かつ容易に増加させることができるバイブロック型が望ましいでしょう。小臼歯の場合、良好な保定を得るためには、モノブロック型に比べ、より多くの歯と長い臨床用クラウンが必要になる場合があります。スプリントの寿命は様々で、硬質プラスチック製の10年以上のモノブロックから、3~5年の柔らかい内層のバイブロックまであります。患者自身の受容は、スプリントによって異なります。
睡眠中に患者が口を開けるリスクを減らし、下顎骨の前方位置を維持するためには、バイブロック型のスプリントを垂直に引くことが有益であることが、新たなデータによって示されました。睡眠中にあくびをすると下顎が後退し、空気の流れが悪くなり、閉塞するリスクがあります。
歯の状態 – 10 本の歯/顎が望ましいですが、良好なクリスタを備えた無歯顎の上顎骨は口腔器具を機能させることができます。突出容量は 6 mm 以上必要です。
BMIが低いほど治療は簡単です。BMIが30を超えると、期待する効果を得るのが難しくなります。襟足の幅が44cmを超えると、気道が狭くなる脂肪が沈着していることが多く、治療が難しくなります。
軽度の OSA は治療しやすいため、診断の難しさは重要ですが、重度の OSA でさえもプラスの効果があります。
外科的治療
下顎後退症の場合は、歯列矯正と外科的治療の併用が適切な場合があります。以前のいびき手術である口蓋垂軟口蓋咽頭形成術(UPPP)は研究で長期的な結果が悪いことを示していましたが、新しい研究では、適切に含めることで長期的な結果が向上する可能性があることが示されています。
他の治療法 (CPAP や OA) に対する補完的な手術は、利点となる可能性があります。下垂した口蓋垂を外科的に縮小することで、いびき音を軽減することができます。鼻腔を外科的に最適化することで、鼻呼吸を容易にすることができます。
ファローアップ
治療のコンプライアンスを達成するためには、継続的なフォローアップが必要です。医療責任は紹介者(医師)にあります。
CPAP
少なくとも年に 1 回は、マスクやチューブの交換、CPAP が機能していることの確認、圧力の調整などの機会があります。
口腔器具
患者が適切な治療を受けるためには、十分な知識を持った歯科医師による継続的なフォローアップが必要です。紹介状の返送後、最初の経過観察は6ヵ月後に行うことが推奨されます。その後、2~3年ごとに咬合と装置をチェックし、必要であれば既存の装置を調整し、治療に失敗した場合には紹介者に連絡します。理想的には、口腔装置が意図した効果を発揮していることを確認するために、フォローアップの睡眠記録を残すべきです。研究と臨床経験から、治療により酸素化が正常化し、呼吸停止が減少することが示されています。3kgを超える体重増加は、治療の効果を危うくする可能性があります。
副作用
咬合に良い変化を経験する患者もいれば、悪い変化を経験する患者もいます。利用可能な研究では、治療の副次的効果として水平および垂直過蓋咬合の減少が観察されました。上顎前歯の後方傾斜、下顎前歯の前方傾斜。側方開咬と不正咬合が時折認められます。長期的な観察によると、歯列に対する効果は持続しています。咬み合わせそのものの変化に問題が生じることは稀です。
現在、成人の閉塞性睡眠時無呼吸症の治療のための国家ケアプログラムがスウェーデンの各地域で共同で公開されており、参加することが推奨されています。
国家ガイドライン2021
推奨スケールに応じた優先度3
状態:閉塞性睡眠時無呼吸
対処法:口腔器具、いわゆる睡眠時無呼吸症候群のスリープスプリントによる治療。
効果:
睡眠時無呼吸症の場合、口腔器具による治療(スリープスプリント治療)
- 呼吸障害/睡眠時間 (AHI) の数がおそらく大幅に減少、MD -9.29 (95% CI -12.28; -6.30) 治療なしと比較 (中程度の信頼性)
- おそらくCPAP と比較して睡眠時間当たりの残留呼吸障害 (AHI) が多い、MD 8.24。 (95%CI 13.132; 3.354) (中程度の信頼性)
- 通常の治療と比較して日中の眠気 (ESS) に関しておそらく差はない、MD -1.64 (95% CI -2.46; -0.82) ) (中程度の信頼性)
- 昼間の眠気 (ESS) に関して CPAP と比較しておそらく差はない、MD -0.589 (95% CI -1.496; 0.319) (中程度の信頼性)
- 非活動的治療と比較して血圧の差がないかほとんどない可能性、収縮期血圧、MD -1.55 mm Hg (95% CI -3.92, 0.82)、拡張期血圧、MD -1.14 mm Hg (95% CI -2.87; 0.59) ) (信頼性が低い)
- CPAP と比較して血圧に差がない可能性、収縮期血圧 (MD 0.05 mm Hg (95% CI -3.06、3.16)、拡張期血圧 0.23 mm Hg (95% CI -1.60; 2.06) (信頼性が低い)
理由:
この状態の重大度は非常に高く、1 が最高ランクです。この措置は大きな効果をもたらし、患者の健康を改善することができます。口腔器具は、軽度から中等度の閉塞性睡眠時無呼吸症の患者において、妥当な効果あたりの費用がかかるようです。国家保健福祉委員会は、この措置は、中程度の難易度を持つ個人が得られる効果ごとに中程度のコストを伴うと評価しています。
詳細については、社会庁のWebサイトをご覧ください。
参考文献
Attanasio R and Bailey DR 睡眠障害の歯科治療 Wiley-Blackwell 2010 Blackwell Publishing
Friberg D.重度のいびき病:進行性の局所神経障害。 Acta Otolaryngol 1999; 119:925-933
Fransson A. 下顎突出装置 Sw Dent J Suppl 2003; 16
Fransson AM、Kowalczyk A、Isacsson G. 下顎突出装置を使用する閉塞性睡眠時無呼吸/いびき患者の 10 年間の追跡歯科模型研究。 Eur J Orthod 2017;39: 502-508.
Fransson AMC、Benavente-Lundahl C、Isacsson G. 下顎突出装置を使用した閉塞性睡眠時無呼吸およびいびき患者の前向き 10 年間の頭部計測追跡調査。 Am J Orthod Dentofacial Orthop 2020; 157:91-97
Fransson AMC、Isacsson G、Nohlert E. 位置依存性閉塞性睡眠時無呼吸に対する口腔器具療法の結果: 多施設無作為対照試験。 Am J Orthod Dentofacial Orthop 2022; 5 月 10 日; S0889-5406(22)00267-0.
Isacsson G、Nohlert E、Fransson AMC、TegelbergÅら。閉塞性睡眠時無呼吸におけるバイブロックおよびモノブロック口腔器具の使用:多施設、無作為化、盲検化、並行群同等性試験。 Eur J Orthod 2018; 41:80-88。
Jennum P と Sjöl A 30 ~ 60 歳のデンマーク人におけるいびきと閉塞性睡眠時無呼吸の疫学。 J Sleep Res 1992;1: 240-244。
Lavigne GJ、Cistulli PA、Smith MT 歯科医のための睡眠薬、実用的な概要 Quintessence Publishing Co、Inc 2009
Marklund M、Stenlund H、フランクリン KA.閉塞性睡眠時無呼吸といびきをかく630人の男女における下顎前進装置:忍容性と治療成功の予測因子。チェスト 2004; 125:1270-1278
閉塞性ソムニアの治療のための国家看護プログラム.pdf
Wiman-Eriksson E、Leissner L、Isacsson G、Fransson A. 下顎突出装置で治療された患者の前向き 10 年間の追跡ポリグラフ研究。睡眠呼吸。 2015年3月19:393-401
坂本優一 他閉塞性睡眠時無呼吸のための口腔器具の最も効果的な前方移動量:系統的レビュー。 Int J Environ Res Public Health 2019 Sep 4;16(18).ピー: E3248.ドイ: 10.3390/ijerph16183248.
Serra-Torres S、Bello-Arcís C、Montiel-Company JM、Marco-Algarra J、Almerich-Silla JM。閉塞性睡眠時無呼吸症候群の治療における下顎前進器具の有効性:系統的レビュー。喉頭鏡 2016; 126:507-514
Strandell T いびきを止めて生活を始めましょう! Physiologlabs 出版社、ストックホルム、1991 年
Tegelberg Å、Lindberg E いびきと閉塞性睡眠時無呼吸.歯科ジャーナル 2015; 3:74-83
Tegelberg A等。バイブロック対モノブロック口腔器具による閉塞性睡眠時無呼吸の1年間の治療後の呼吸転帰:多施設無作為化同等性試験。印刷中 Acta Odontologica Scandinavica
T Young et al 中年成人における睡眠呼吸障害の発生。 New Engl J Med 1993;328: 1230-1235
Uniken Venema JAM、Doff MHJ、Joffe-Solklova DS、Wijkstra PJ、van der Hoeven JH、Stegenga B、Hoekema A. 長期閉塞性睡眠時無呼吸療法の歯科副作用: 10 年間の追跡調査 Clin Oral Investig. 2020 年 9 月;24(9):3069-3076.
本記事は、興学会と日本スウェーデン歯科学会の活動の一環として歯科先進国と言われているスウェーデンの先進歯科医療に関する論文等を翻訳しご紹介するものです。記事内に掲載の各機関は指定のない限り、スウェーデン国内の機関を示します。また、記事の内容には、一部誤訳等を含む場合があるほか、研究・臨床段階の内容も含まれており、実際に治療提供されているとは限りませんので予めご了承ください。


















































