“真菌”によって引き起こされる口腔感染症、『口腔カンジダ症』とは?

病状の原因だけでなく、日常生活での抵抗力の低下も発症の原因に。その症状から治療法、予防方法で、現状のチェックを!
口腔粘膜疾患である『口腔カンジダ症』とは、主にカンジダ・アルビカンスという真菌(しんきん:カビの一種)によって起こる口腔感染症で、共存している身体と菌のバランスが崩れた時に起こる疾患です。
身体において”カビ”と聞いてしまうとより一層抵抗がありますが、ではどのような症状が見られ、どのように治療していくものなのでしょうか?
カビということは、病気などが原因で引き起こされるだけでなく、口腔衛生の徹底も重要ですので、まずは日常的な衛生と規則正しい生活をを念頭に、この感染症への知識を持っていきましょう。
カンジダは健康な人の口腔内に存在し、口腔常在微生物叢の一部です。以前は、人口の最大80%が保菌者である可能性があると言われてきましたが、最近の研究では、カンジダ菌はすべての人に存在することが示されています。
通常であれば、この保菌者が感染症、すなわち口腔カンジダ症を発症する条件はありません。病気や投薬などによって口腔内の環境が変化すると、口腔カンジダ症のリスクが大幅に高まります。たとえば、口腔内の真菌による感染症は、HIV感染症の最初の兆候である可能性があります。
最も頻度の高い菌種はカンジダ・アルビカンス(Candida albicans)です。カンジダ・グラブラータ(Candida glabrata)やカンジダ・クルセイ(Candida crusei)のような治療抵抗性の高い変異体もいくつか発生しますが、その程度はわずかです。HIV感染症の患者では、カンジダ・デュブリニエンシス(Candida dubliniensis)がみられることがあります。
分類
口腔カンジダ症は4つのタイプに分類されます。
- 偽膜性カンジダ症(口の中に白いコケ(苔)状のものができる)
- 急性紅斑性カンジダ症(粘膜が赤くなる)
- 慢性紅斑性カンジダ症(慢性萎縮性カンジダ症-義菌性口内炎)
- 慢性肥厚性カンジダ症
幼児の偽膜性口腔カンジダ症は「鵞口瘡(がこうそう)」とも呼ばれます。この症状は自然治癒する場合もあります。
口腔カンジダ症のすべての異なる変種において、カンジダ関連病変は、例えば、口角のひび割れ、口角炎などとして見られることもあります。
原因
口腔カンジダ症の最も一般的な原因は、局所的または全身的な抵抗力の低下(感染に対する防御機能の低下)です。
局所的な要因
局所的な耐性の低下は、補綴物への過負荷、補綴物の機能低下や口腔衛生の低下、唾液分泌の低下(ドライマウス)などによることが多い。後者は口腔カンジダ症の非常に一般的な原因である。 その他の局所的要因には以下のようなものがある。
- 喫煙
- クロベタゾールAPL経口ジェルなどのステロイドによる局所薬物治療またはステロイドによる吸入薬
- 頻繁な砂糖を含む食事
- 唾液の質の変化
一般的な要因
一般に、抵抗力の低下は、免疫系を障害するさまざまな病状で見られる。その例としては、以下のようなものがあります。
- 腫瘍性疾患
- 免疫不全(特にT細胞の欠損[ HIV ])
- 造血性疾患
- 放射線治療
- 欠乏状態
- 栄養失調
- 内分泌疾患
- 抗生物質、細胞増殖抑制剤、ステロイドによる薬物治療
症状と臨床所見
症状
口腔カンジダ症の自覚症状は中等度であることが多いです。多くの患者は味覚の変化を経験し、特に紅斑性カンジダ症では灼熱感が一般的な症状です。
臨床所見
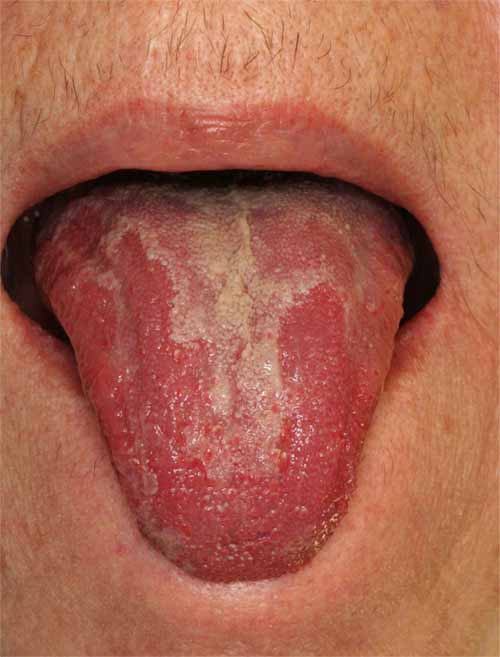
偽膜性カンジダ症
この症状では通常、粘膜上に白いすり傷状の斑点またはプラークがみられます。白い層を削り取ると、その下の粘膜が赤くなり、出血しやすくなります。
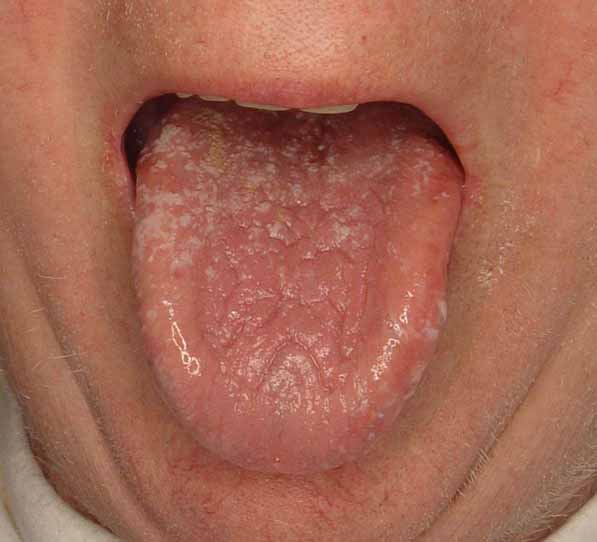
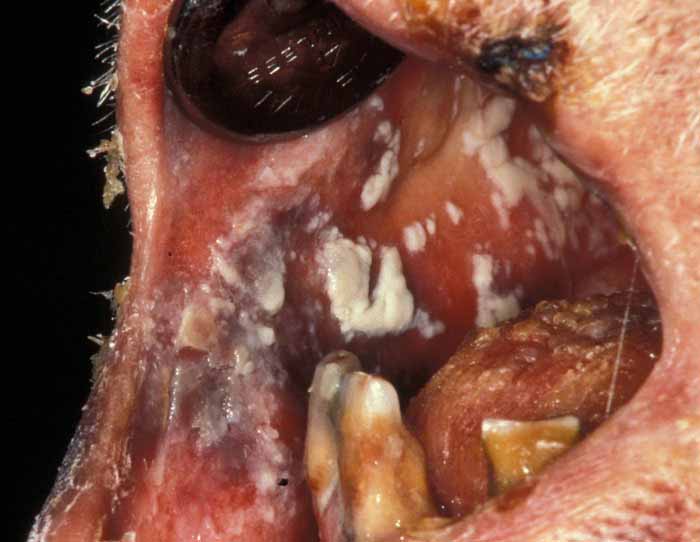
紅斑性カンジダ症
粘膜は通常、激しく赤くなり、しばしば灼熱感を伴います。
慢性の萎縮性カンジダ感染-義菌性口内炎(通常は無症状)、すなわち、取り外し可能な補綴物の根元の下の粘膜が強く発赤します。
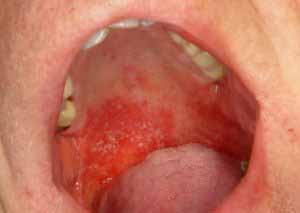
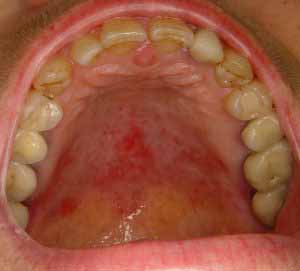
慢性肥厚性カンジダ症
白く厚みがあり、磨耗性のない部位で、喫煙者に最も多く発生します。
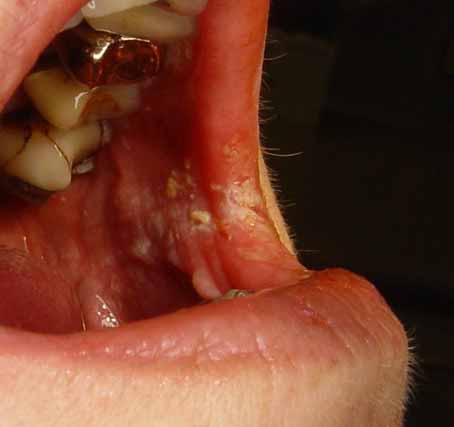
鑑別診断
灼熱感は口腔カンジダ症だけでなく、様々な疾患の症状として現れます。これは、さまざまな欠乏症、舌痛症、口腔機能障害でもよくみられる症状です。
その他の鑑別診断:
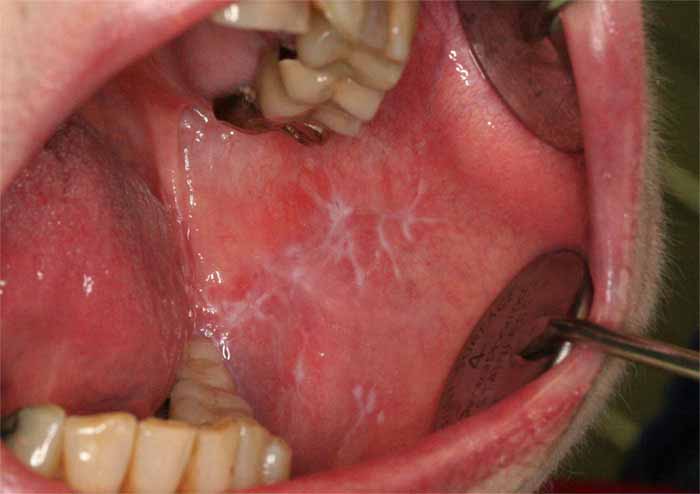
- 苔癬(口腔扁平苔癬、苔癬反応)-主に頬粘膜に生じる、網目状の磨耗性のない白色の筋。侵食性の形態もあり、両方の型が混在することもまれではありません。灼熱感を伴うことも、伴わないこともあります。灼熱感は治療の適応です。強力なステロイドはしばしば副作用として口腔カンジダ症を引き起こすため、局所的な抗真菌治療と組み合わせる必要があります。
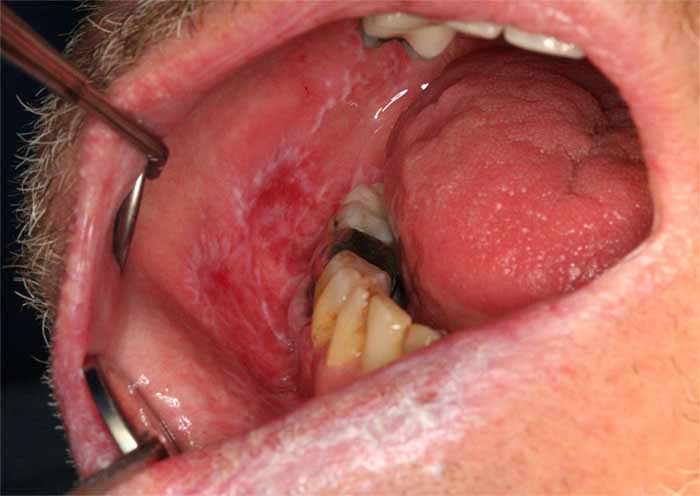
- 白板症-口腔粘膜の白い単一の斑点で、擦り切れたりしない。
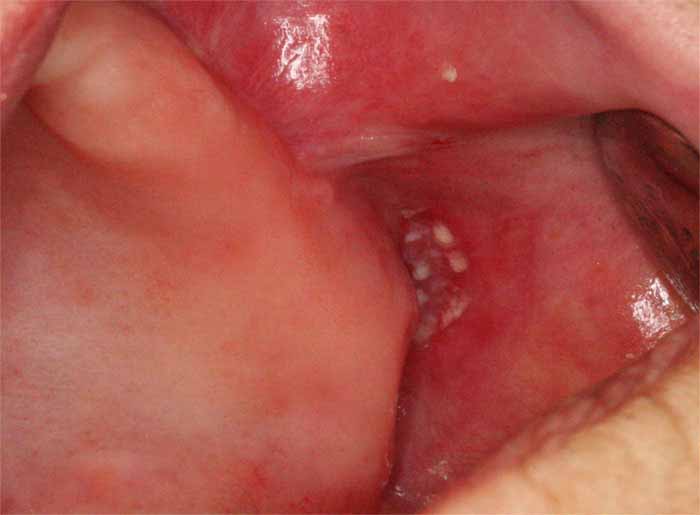
- 地図状舌は舌に起こる良性の炎症性変化です。口腔底や唇の内側、歯肉など、口腔内の他の部位にも変化が生じることがあり、これは良性移動性舌炎とも呼ばれます。白い部分と赤い部分が地図のような形状をし、白い部分は削り取ることができません。
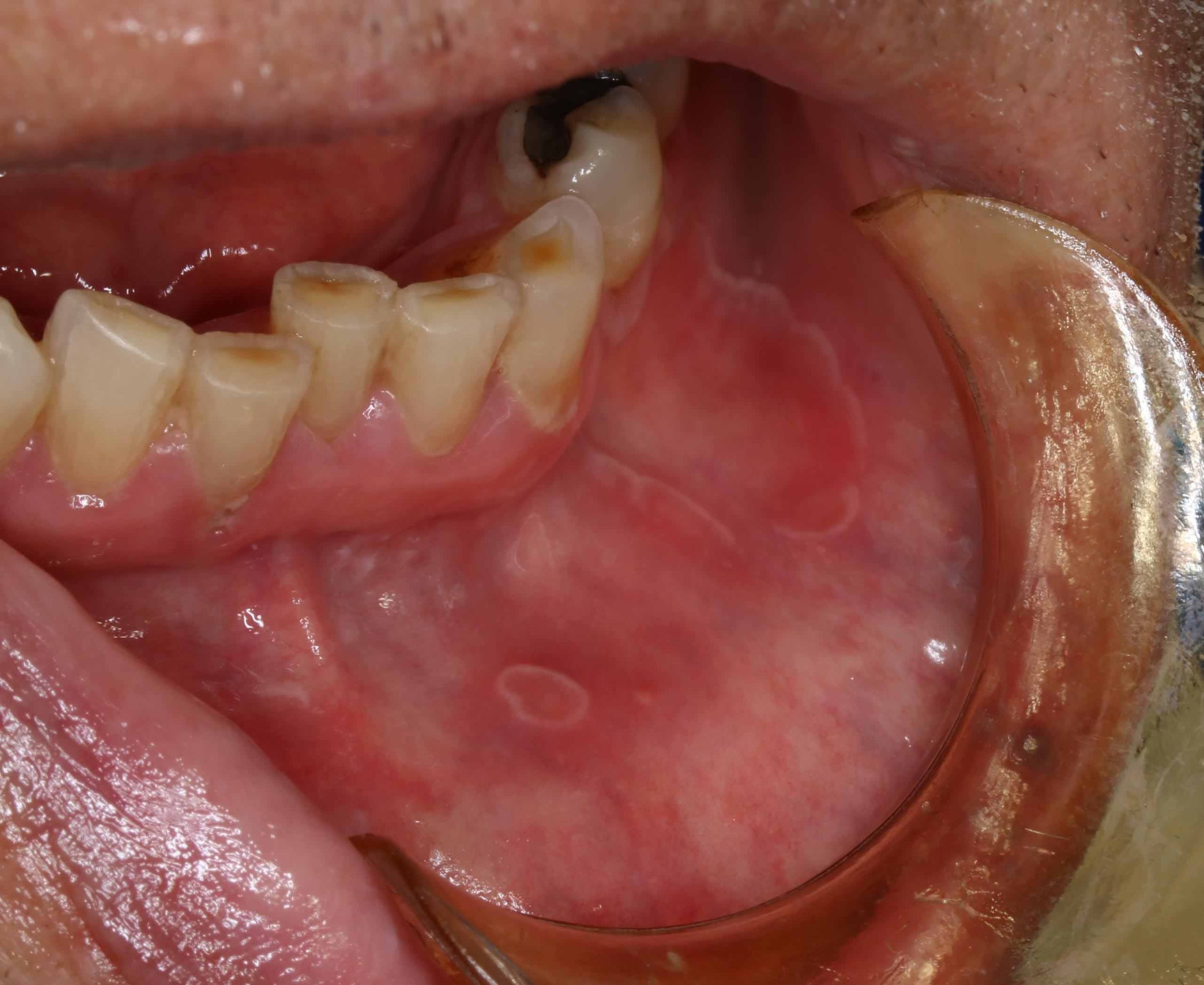
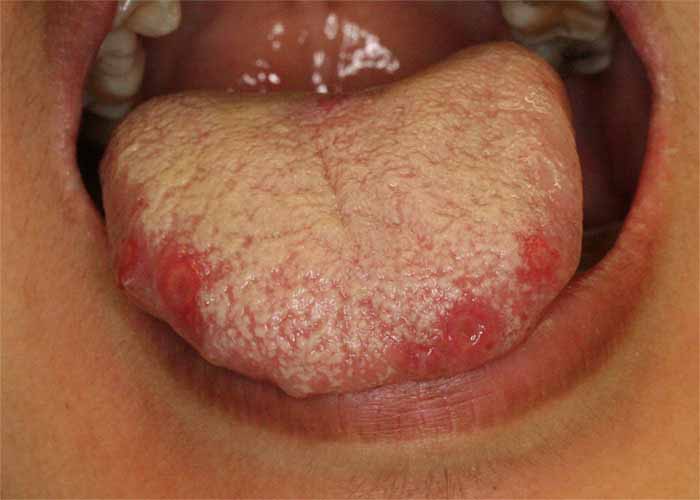
- ウイルス感染またはウイルス再活性化(水痘・帯状疱疹ウイルス)は、通常、激しい痛みと、軽度の水疱または潰瘍の頻発を特徴とする臨床像を伴う、まったく異なる一連の症状を引き起こします。
調査
偽膜性カンジダ症では、通常、臨床所見のよる診断で十分です。しかし、紅斑性カンジダ症では診断がより困難になる可能性があり、サンプリングが必要になる場合があります。開始した治療に効果がない場合は、サンプリングが必須です。
- 微生物培養用のスクラッチサンプルは、粘膜から採取されます。キャリアスクラップのみを除外するには、テスト結果でカンジダの豊富な成長が必要です。
- 慢性肥厚性カンジダ症が疑われる場合は、真菌診断を確認し、異形成の前癌状態を除外するために、しばしば生検で補足することが有益です。真菌の菌糸の存在は感染を示します。
治療
特に小児の急性型は、1~4週間で自然治癒することがよくあります。現在の薬物治療(抗生物質など)を中止すると、薬物関連のカンジダ症は消失します。
すべての真菌症の治療において、可能であれば最初に根本的な要因に取り組むことが重要です。良好な口腔および補綴の衛生は、成功する結果の前提条件です。
口渇は唾液刺激剤と唾液代替物で治療する必要があります。
薬物治療は、局所的または全身的に行うことができます。口腔の状態は全身性真菌症の治療の効果の欠如の重要な指標となる可能性があるため、全身的治療と局所治療を組み合わせるべきではありません。局所治療と同時に行うことにより、この制御は不可能になります。
義菌性口内炎の場合、義歯を治療することも重要です。 クロルヘキシジンまたはナイスタチンによる薬物治療に加えて、プロテーゼは歯科医による調整が必要になることがよくあります。
薬物療法
薬物療法を検討する場合は、以下をお勧めします。
局所治療:
- ナイスタチン経口懸濁液。 (100,000 IU / ml)1~4 mlを1日4回、1~2週間。特に乾燥した患者はより高い用量を必要とします。溶液は飲み込む前にできるだけ長く口腔内にとどめておきます。再発を防ぐために、症状の発現後2~3日間治療を継続する必要があります。免疫力が低下している患者などの特別な状況では、治療は4~6週間に延長される場合があります。ナイスタチンに関しては、耐性の問題は報告されていません。
全身的治療:
- フルコナゾール( ジフルカン、ソロナ)カプセル50mg、カプセル100mg、カプセル150mg、カプセル200mg、経口懸濁液用粉末10mg/mlおよび40mg/ml。注意!他の薬との多くの相互作用。投与量:7~14日間、1日1回100~200mg。免疫力が著しく低下している患者には、より長期間の投与が可能です。慢性萎縮性カンジダ感染症(義菌性口内炎)の場合:50mgを1日1回14日間。
曲がった歯列には、CortimykまたはDaktacortクリーム(どちらもヒドロコルチゾンとミコナゾールを含む)による局所治療が推奨されます。この治療は通常、再発を避けるために、上記のようにナイスタチンによる口腔内リンスと組み合わせる必要があります。注意!ミコナゾールとワルファリンの間の相互作用に注意してください。この相互作用は、口角を滑らかにするときにも重要になる可能性があります。
ミコナゾールは抗真菌剤であり、これまで口腔内の真菌の局所治療に頻繁に使用されてきました。認可された製剤として、経口ゲル製剤があります。認可規制、特にワルファリンとの相互作用のため、この製剤の使用は少なくなっています。
以前は、ナイスタチンクリームやアムホテリシンBロゼンジ10 mgなど、ナイスタチン混合物以外の局所治療用の製剤がありました。これらは現在スウェーデンでは販売されていません。これらの医薬品の使用許可を申請することができます。
予防
口腔カンジダ症を発症するリスクが高く、後の段階で全身性真菌症のリスクもある重病患者の中には、予防的な真菌症の治療を検討する必要があります。これらの条件は次のとおりです。
- 重度のHIV疾患/エイズ
- 免疫力が低下した造血系疾患
- 包括的な化学療法/ステロイド療法
- 広域抗生物質による長い治療期間
- 頭頸部への放射線治療
フォローアップ
口腔カンジダ症の薬物治療は通常非常に効果がありますが、根本的な原因が改善されない限り、再発のリスクは高くなります。
薬物治療が効果がない場合は、患者をさらに調査する必要があります。その診断は正しいですか?
一見実質的に健康な患者が真菌症を発症した場合、その原因を調査する必要があります。健康な人は口腔カンジダ症を発症することはありません。ここでは、HIV検査を含む感染症調査を実施する必要があります。
参考文献
ルイスM、ウィリアムズD.口腔カンジダ症の診断と管理。ブリティッシュデンタルジャーナル。 2017; 223(9):675–81。 リンク
Pappas PG、Kauffman CA、Andes DR、Clancy CJ、Marr KA、Ostrosky-Zeichner L、etal。カンジダ症の管理のための診療ガイドライン:米国感染症学会による2016年の更新。臨床感染症。 2016; 62(4):e1-e50。 リンク
原文ママ
写真 歯科医ヨハン・ブロムグレン。
本記事は、興学会と日本スウェーデン歯科学会の活動の一環として歯科先進国と言われているスウェーデンの先進歯科医療に関する論文等を翻訳しご紹介するものです。記事内に掲載の各機関は指定のない限り、スウェーデン国内の機関を示します。また、記事の内容には、一部誤訳等を含む場合があるほか、研究・臨床段階の内容も含まれており、実際に治療提供されているとは限りませんので予めご了承ください。


















































