歯槽骨の手術における合併症の原因は?
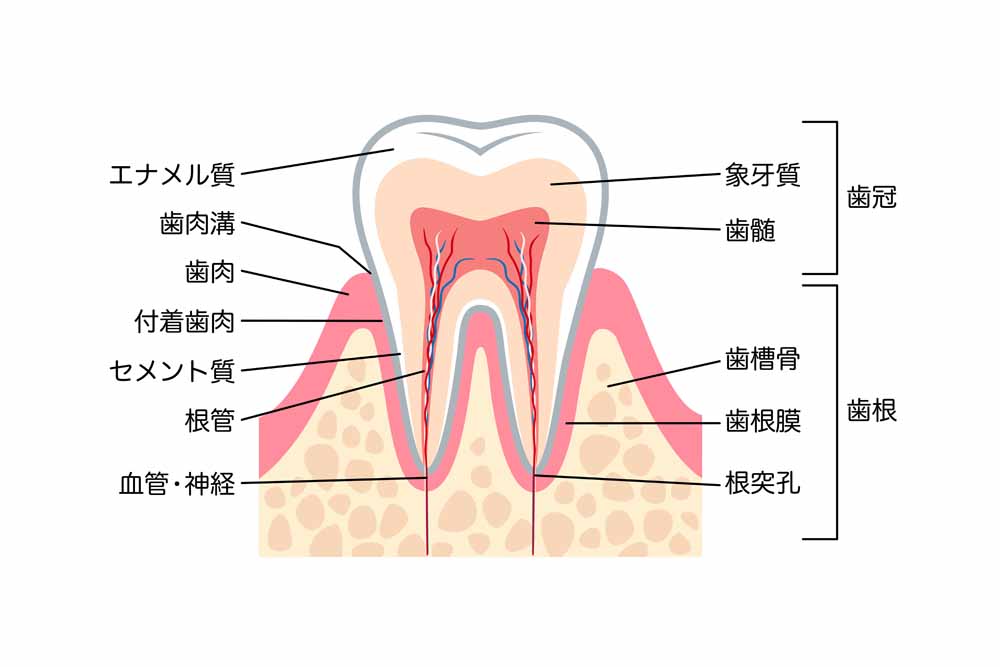
歯槽骨の手術にはどんな原因や治療法がある?
あらゆる手術において、合併症のリスクというものには最善の注意が必須となります。歯槽骨も同様に、手術中の合併症を防ぐには、現状の評価、治療に関する十分な知識が必須です。
手術中の合併症を防ぐ最善の方法は、リスク評価に万全の準備を整え、適切なレントゲン写真を用意し、患者として柔軟に対応し、十分な情報を得ておくことです。
損傷を避けるために、露出部は良好な視界を確保し、患者が安全な状態である手術領域で作業できるようにする必要があります。
手術の重症度の術前評価
歯槽骨の手術中の合併症のリスクを軽減するためには、術前にリスクや困難さを識別する優れた能力も必要です。リスク変数を分類する良い方法は、患者特有の困難と、いわゆる局所的な困難を定義することです。操作特有の難しさ。
患者固有の悪化要因:
- 出血のリスク
- 治癒しないリスク
- 局所的にまたは体の他の部位に広がる重篤な感染症のリスク
手術特有の悪化要因:
- 歯の傾斜/位置
- 手術部位の継続的な感染/腫れ
- 抜歯予定の歯の歯髄炎
- 折れた歯の抜歯
- 除去すべき癒着歯
- 他の解剖学的構造との近接性
- あくびがしにくい
患者固有の要因
以下に、患者固有の悪化要因についてより詳しく説明します。
出血のリスク
出血傾向が強い患者:
- 血友病(第VII因子欠乏症)
- フォン・ヴィレブランド病(von Willebrand)
- 肝臓疾患/肝硬変
- 白血病
- 抗凝固薬を服用している患者
- 血小板凝集抑制剤:トロンビン、クロピドグレル、プラビックス
- ビタミンK拮抗薬:ワルファリン
- 因子阻害薬:エリキュース、イグザレルト、リクシアナ(Xa阻害剤)
- トロンビン阻害薬
治癒しないリスク
一般的に、口腔内の傷は、清潔に保ち、感染を防ぎ、刺激や擦り傷を避ければ治ります。
ただし、治癒しないリスクが高い特定の患者グループが存在します。
- 免疫力が低下している患者
- 虚弱/高齢者に対する薬物療法の併用
- 糖尿病患者
- 骨吸収に対する治療
- 放射線治療を受けた患者
これらの患者グループを治療する場合、慎重な準備、リスクに関する情報、フォローアップが推奨されます。口腔外科手術後のフォローアップは、通常、軟部組織の治癒に約14日かかるため、術後2週間が適切な目安となります。骨吸収に対する治療では、最初の経過観察は4週間後に実施できます。14週間または4週間後に粘膜の治癒が見られる場合、一般的には合併症なく治癒が続くと想定できますが、症状が悪化した場合は患者に連絡することをお勧めします。
- 糖尿病:
適切に調整された血糖値が通常どの程度であるかを患者と相談し、必要に応じて、患者の値の調整または設定の可能性について患者の保健センターに連絡してください。 - 免疫不全:
予防的な抗生物質の投与が必要かどうか、あるいは手術前に投薬内容を調整する必要があるかどうかを確認するため、主治医、保健センター、または救急隊にご連絡ください。経過観察。 - 放射線:
放射線が照射された時期(照射時間が長いほど治癒の予後は悪くなります)、照射範囲、線量を腫瘍専門医に確認してください。63Gy は最大線量であり、治癒に著しく悪影響を及ぼします。治療計画については口腔内科医または口腔外科医にご相談ください。 - 骨吸収抑制薬(ビスフォスフォネートなど):
標準的な骨吸収抑制薬に従って患者を評価します。
骨吸収抑制薬に関する現在の準備状況、治療期間、併存疾患、および適応症。
ファクトシート「骨粗鬆症やがん治療などの治療薬で起こる、細菌感染による壊死「薬剤関連顎骨壊死(MRONJ)」とは」もご参照ください。
局所的にまたは体の他の部位に広がる重篤な感染症のリスク
歯槽骨の手術に関連する感染拡大のリスク増加に影響する要因としては、次のようなものがあります。
- 適切に管理されていない糖尿病
- 免疫抑制療法中の患者
- 薬
- 白血病、血液疾患などの疾患
- 薬物乱用
- 処置によって感染が除去されない場合、感染は歯からさらに広がり、感染の拡大を招く可能性があります。
合併症
歯槽骨の手術によって発生する可能性のある合併症は数多くありますが、そのうちのいくつかは他の合併症よりも予想しやすいものです。歯槽骨の手術は侵襲的な治療であり、治療を行う外科医としては、最も一般的な合併症の管理と治療に関する知識が求められます。
- 軟部組織および硬部組織の損傷
- 神経損傷
- 顎関節障害
- 歯と歯根の変位
- 副鼻腔穿孔
- 術後出血
- 歯槽骨炎
- 術後感染症
- 術後の激しい痛み
軟部組織の損傷
口腔粘膜や唇の傷は器具や誤った方向への力によって生じる可能性があり、手術時に緊急に治療する必要があります。作業中は周囲の軟部組織を観察し、器具を正しく操作することが重要です。
通常、粘膜損傷は1~2週間以内に治癒します。縫合が必要な場合は、手術中に行うことをお勧めします。提案としては、Vicryl 3-0吸収性縫合糸または同等品を使用することができます。皮膚に損傷がある場合は、Ethilon 5-0非吸収性縫合糸の使用をお勧めします。
治療コース
- 圧迫して損傷を診断します。
- 深さを評価します。深さは連続していますか?筋肉層まで達していますか?
- 損傷が筋肉層まで達している場合は、きれいに洗浄し、異なる組織層を識別するようにします。
- 筋肉層と粘膜を単縫合糸(吸収性Vicryl 3-0または4-0など)で縫合します。
- 次に、非吸収性縫合糸(例:Ethilon 5-0)を使用して皮膚を縫合します。
- 皮膚の表面では、縫合糸をしっかりと締め、各縫合間の間隔を約2~3mmに保つようにしてください。縫合糸は約5日後に抜糸する必要があります。
- 継続しない場合:
- 洗浄―生理食塩水できれいに洗浄し、歯、骨、器具の部品などの破片を取り除きます。
- 縫合―場合によっては、不揃いな縁をまず平らに整えたり、切り取ったりする必要があります。必要に応じて、局所麻酔を行います。
- 圧迫―縫合後の止血。
二次感染を防ぐために、患者には創傷ケアと塩化ナトリウム溶液またはクロルヘキシジンによるうがいについて説明し、必要に応じて指導する必要があります。
正常な治癒が起こるかどうか(1~3週間以内)を確認し、適切な鎮痛剤を処方します。火傷や擦り傷はワセリンで覆い、清潔に保つ必要があります。より広範囲の軟部組織損傷については、口腔外科の専門歯科医に紹介する必要があります。
硬組織の損傷
外科的抜歯の際には、歯根の破折、周囲の歯の骨折や脱臼、歯槽骨の亀裂や骨折、顎の骨折などの損傷が発生する可能性があります。
緊急治療には通常、X 線検査、整復、そしてまれに固定が含まれます。
上顎の親知らずを抜くと、上顎結節の骨折が起こることがあります。
結節の骨折の治療経過
- チューブが歯と一緒に抜けてしまった場合は、しっかりと縫合します。
- チューブが残っているが動く場合は、可能であれば位置を変更します。その後しっかりと縫合します。
- 1~2週間後に確認します。
頬骨/歯槽骨(歯槽突起)の骨折
- 頬骨が骨折した場合は、直ちに整復を行い、必要に応じてぐらついた歯を固定し、結紮用の糸0.5スチールワイヤーとコンポジットを使用して隣接する安定した歯に固定することができます (歯科外傷の場合と同様の治療)。
- しかし、ほとんどの場合、安心できる説明、親切な対応、そして前向きな見通しがあれば十分です。
- スチールワイヤーによる固定は2週間後に解除する必要があります。歯槽骨骨折の場合、固定期間は4週間です。ここでも予後は良好です。
小さな骨片と骨折した重要な根の破片
- 骨折した小さな骨片は、骨の分離を防ぐために除去されます。生きた歯に軽度の歯根破折が生じた場合、治癒するまでその部分をそのままにしておき、レントゲン検査で経過を観察することができます。予後は良好です。
顎骨骨折
まれに、埋没した下顎の親知らずを外科的に除去する際に顎の骨折が起こることがあります。通常、原因は広範囲にわたる骨の除去と誤った方向への過剰な力です。このような場合は、患者を口腔外科の専門歯科医に緊急に紹介する必要があります。多くの場合、このような場合、全身麻酔下での開放手術に加え、骨接合プレートとスクリューを用いた確実な固定が必要となります。
神経の損傷
歯槽骨の手術後の永久的な神経損傷はまれであり、ほとんどの場合、下顎の親知らずの手術に関連して発生し、主に神経に影響を及ぼします。下歯槽神経(0.26-8.4%)およびn.舌下(0.1-22%)。術後の感染や重度の術後腫れによって神経が損傷することもあり、稀に下顎麻酔に関連して神経が損傷することもあります。
治療コース
- 手術中に損傷が発見された場合は、医療記録に記録
- 患者への報告
- 患者を診察し、知覚異常の範囲と大きさを記録
- 1年後の調整チェック
発生するあらゆる神経損傷については、患者への正確かつ早期の情報提供が不可欠です。ほとんどの神経損傷は6~12か月以内に治癒しますが、知覚異常が持続する場合は、患者は関連する保険会社に損傷を報告するよう求められる場合があります。神経損傷は歯槽骨の手術の既知の合併症であり、患者は手術前にそのリスクについて知らされるべきです。
テンポイドジョイントインパクト
長時間の歯槽骨の手術では、顎関節や周囲の組織に外傷が生じる可能性があります。
- 片側または両側の脱臼。この場合、患者は口を閉じることができなくなります。
- 可能であれば位置を変え、そうでない場合は口腔外科医に緊急紹介します。
- 術後の痛みと運動制限。この場合、患者はあくびをするのが困難になります。
- NSAIDsと消化の良い食事。7~10日後に状態を確認します。
歯と歯根の変位
抜歯時に歯または歯根がずれることがあります。最も一般的なのは副鼻腔への変位であり、口底への変位はそれほど一般的ではありません。
インプラントは、特に上顎の臼歯部では副鼻腔内に移植されることもあり、その場合はX線で確認することが望ましいです。副鼻腔内の異物の除去は口腔外科医に依頼する必要があります。
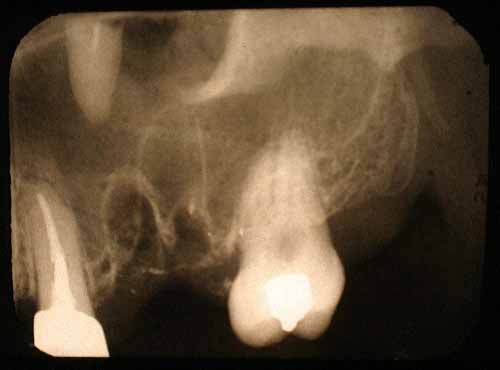
損傷時の治療経過
- 血栓を保護
- 手術部位の縫合(クロスステッチ)
- 予防的にアモキシシリン2gを1回投与
- (PCアレルギーが確認された場合:クリンダマイシン600mg、単回投与)
- 点鼻薬ナザール「スプレー」0.5mg/mlを投与。患者はくしゃみをしない。
- これは副鼻腔を口腔内の細菌から守るためです。
下顎の奥歯の部分では、舌側の歯質が薄くなることで、歯が顎下腔に沈み込むことがあります。確認されたずれた歯や歯根の破片の除去については、口腔外科の専門医にご相談ください。
ずれた歯は必ず除去する必要があります。
副鼻腔穿孔
上顎大臼歯を抜歯する場合、骨の境界がないため、抜歯窩と上顎洞の間に交通が生じることがあります。
最も一般的な2つの合併症は、急性副鼻腔炎と口腔上顎洞瘻の発生、そして慢性上顎洞炎です。
頻繁に患者とコミュニケーションをはかり、患者が以前から副鼻腔に問題を抱えていた場合、上記の合併症のリスクが高まります。
臨床的には、副鼻腔炎は診察とバルサルバ法によって診断されます。
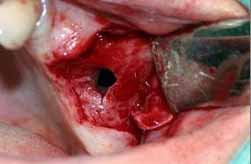
副鼻腔の交通のがある場合、推奨される治療アルゴリズムの一部は、口腔と副鼻腔の間の交通の大きさに基づいています。これは、小さな開口部は機械的に密封しやすく、コラーゲン製品(Lyostypt、Collacone、Spongostanなど)などの安定剤の助けを借りて安定性を維持するのが簡単であるのに対し、大きな開口部はこのように安定させることがより困難であるためです。
口と副鼻腔/鼻の間の空気/体液の圧力変化によって口腔前庭部の連絡が影響を受け、密閉が不安定になり、その結果、密着治癒の予後が悪化します。この圧力効果を考慮して、患者は、例えば副鼻腔の閉塞直後にくしゃみを控えるなどして、鼻と口の中に圧力が蓄積しないように指示されます。
治癒期間中、口と副鼻腔の間の密閉は瘻孔の形成を防ぐために損なわれてはなりません。瘻孔が形成されると治癒が妨げられ、外科的に新しい密閉を行わなければならなくなります。
副鼻腔の交通の大きさは、副鼻腔の交通に対する推奨される管理に影響を与える要因ですが、実際には、より大きな交通の方が簡単に治癒することがあるのと同様に、より小さな副鼻腔の交通であってもコラーゲン材料で密封するだけでは治癒が困難になることがあります。適切な患者の場合、予想よりも多くの結果が得られました。
念頭に置いておくべきことは、閉鎖/密閉を試みる際には副鼻腔の交通部の領域に感染がないことを確認すること、そして瘻孔の形成がなく粘膜が完全に覆われるまでその領域をフォローアップして治癒を評価する必要があるということです。
治療中に穿孔が生じた場合は、治癒しないリスクや外科的閉鎖の必要性について、できるだけ速やかに患者に説明しなければなりません。
個々の状況における治療法の選択に関して不確実な場合には、口腔外科クリニックとのコミュニケーションが必要です。
もちろん、コミュニケーションの規模を臨床的に推定することは困難です。ただし、大きな交通(7mm以上)は視覚化できる可能性があります。これらの穿孔のほとんどは良好に治癒し、予後も良好です。慢性副鼻腔炎の患者または副鼻腔炎の病歴がある患者は、口腔外科医に紹介する必要があります。
歯が原因の副鼻腔炎である歯性副鼻腔炎(歯性上顎洞炎)、副鼻腔穿孔、レールマン形成術に関する詳細な情報:ファクトシート「「歯科」と「副鼻腔炎」との関係とは?」
小さな交通(2~6mm)の治療コース
- 患部に感染が見られない場合は、Lyotype/Spongostanを湿布として塗布する。
- クロスステッチ(Vicryl 3-0吸収性)で血栓/挿入物を固定して保護します。
- 患者への報告
- 鼻をすすらず、鼻づまり除去スプレー、ナザール「スプレー」を1回3回、7日間服用し、食べ物の摂取には注意します。
- 2週間後の治癒チェック
- 患部がしっかりと治癒していないようであれば、抗生物質の新たな投与を伴う新たな閉鎖を検討する必要があります。
個々の症例については口腔外科医に相談することをお勧めします。
より大きな交通(>7mm)の治療コース
- 緊急の場合、血栓をクロスステッチで固定します(Vicryl 3-0吸収性)
- 副鼻腔に感染がないかどうかを評価し、傷口を洗浄し、患者を座らせた状態で副鼻腔を洗浄します。
- 感染がない場合:
- 粘膜+脂肪皮弁によるいわゆる副鼻腔閉鎖の交通路の形成
- 予防的にアモキシシリン2gを1回投与する
- 点鼻薬ナザール「スプレー」0.5mg/mlを投与。患者はくしゃみをしない。
- これは副鼻腔を口腔内の細菌から守るためです。
- PCアレルギーが確認された場合:クリンダマイシン600mg、単回投与
- 点鼻薬ナザール「スプレー」を1日3回1回スプレー。7日間。
- 副鼻腔に感染があり、洗浄では除去できないと考えられる場合:
- 患者が座っている状態で副鼻腔を洗浄する
- 副鼻腔炎をPCVで治療し、抗生物質を4日間投与した後、副鼻腔閉鎖の予約または副鼻腔閉鎖の紹介を最適に行います。
- 点鼻薬ナザール「スプレー」を1日3回1回スプレー。7日間。
術中出血
手術中に出血が起こった場合:
- 傷口を圧迫し、出血源を特定する。
- 部分的な出血を止める。止血鉗子(ペアン)、タブレット、高周波凝固。
- 可能であれば、処置を完了させる。
- Lyostypt®を歯槽窩に充填し、閉鎖する前に制御不能な出血がないことを確認する。
- 縫合。
- 溶解したシクロカプロン発泡錠に浸した湿布による圧迫。
- 圧縮して30分待つ。
- 止血が順調に進めば、外来での処置後、患者は帰宅することが可能。
- 緊急時に再び出血が生じた場合、患者にはどの医療機関を受診すべきかを明確に伝える。
術後出血
口腔内には血管が豊富に存在するため、外科手術を行う前に、治療を担当する歯科医は患者の健康状態について十分な情報を得るとともに、出血リスクの増加に関して外科手術に影響を及ぼす可能性のある現在服用している薬剤について認識しておく必要があります。
血液凝固障害が疑われる場合は、患者の担当医が慎重に検査し、患者に既知の障害がある場合はそれに応じて手術を計画する必要があります。
歯槽骨の手術の前にワソランなどの薬剤を中止する必要があるかどうかは、ケースバイケースで判断する必要があります。決定的な要因としては、ワソランによる治療を行う医学的根拠、患者の現在の健康状態、および予定されている治療の侵襲性が挙げられます。
現在のINR値は貴重です。患者の担当医との良好なコミュニケーションが重要です。
術後出血の管理
- 患者の全身状態を評価します。循環器系に影響がある場合、患者は救急科に送られます。
- 手足の蒼白や冷えは?
- 脈は?
- 呼吸数は?血圧は?
- 時間:患者の出血はどのくらい続いているか?
- 口腔内を十分に吸引し、検査を行います。
- 出血の性質(広範囲、拍動性)
- 出血の部位は?粘膜、骨、抜歯窩(歯を抜いた後にできる骨の空洞)の底?
- 湿らせた湿布で30分間圧迫します。患者は座位の状態です。
- 止血を確認します。
- 出血が続く場合:
- 局所止血剤(例:サージセル)
- 縫合。密接に、可能であれば異なるレベルで処置する。
- シクロカプロンを局所的に湿布するか、水で最小限に希釈して湿布し、最大30分間塗布する。
- あるいは全身療法として、発泡錠を1錠、1日4回、3日間服用します。ワソランと組み合わせることも可能。
- 出血が続く場合は、すぐに口腔外科医に連絡します。
歯槽骨炎
歯槽骨炎(ドライソケット)は、抜歯窩が空洞または半分程度の空洞であるのが特徴です。歯槽骨炎は抜歯後2~4日で発生し、中程度から重度の痛みを引き起こします。血栓は線溶により溶解し、骨の表面が露出し、口臭(foeter ex ore)が発生することがあります。
抜歯後の歯槽骨炎の発生率は約2%ですが、下顎の親知らずを外科的に抜歯した場合は20%まで高くなることがあります。
歯槽骨炎を患っている患者は珍しくないため、これを術後感染症と区別することが重要になります。歯槽骨炎では、発熱(38℃以上)や腫れなどの感染の兆候はありません。患者は抗生物質治療では改善されません。歯槽骨を塩化ナトリウム溶液(9mg/ml)で洗浄することと、治癒期間中の鎮痛が主な治療戦略です。
痛みの緩和
処置中の痛みの緩和はさまざまな方法で行うことができます。痛みのサイクルを断ち切るための局所麻酔は有益であり、その後、アルベドン(Alvedon)+非ステロイド系抗炎症薬(NSAIDs)(NSAIDsが適切な場合)で全身的に痛みの緩和を再開します。局所的な痛みの緩和は、洗浄後に歯槽骨にリドカイン軟膏5%を塗布し、布製のタンポナーデまたはコラーゲン代替品 (Lyostypt®、Spongostan®または同等品) で保持することで実現できます。
テラ・コートリル軟膏
これまで、テラ・コートリル軟膏®とリドカイン軟膏5%の併用は、歯槽骨炎の症状の一般的な治療法でした。
テラ・コートリル軟膏®には2つのバージョンがあり、1つは(ポリミキシンB含有)の混合物で、もう1つは含まない混合物です。ポリミキシンB含有かどうかに関係なく、テラ・コートリル軟膏®にはヒドロコルチゾンとオキシテトラサイクリンが含まれていることを知っておく価値があります。オキシテトラサイクリンは、歯性感染症の主な原因である口腔内細菌叢に適応しない抗生物質であり、そのため歯槽骨炎には作用しません。この軟膏は外耳道や目への使用には適していますが、口腔内には使用できません。テラ・コートリル軟膏®とその抗生物質の使用が、単なる鎮痛と生理食塩水洗浄よりも優れていることを裏付ける証拠はありません。口腔環境では十分に機能しない抗生物質の含有量を考慮すると、テラ・コートリル軟膏®は現在、歯槽骨炎の治療選択肢とはみなされていません。
治療コース:
- 局所麻酔薬
- 余分な縫合糸をすべて取り除く。
- 生理食塩水で十分にすすぎ、吸引洗浄する
- キシロカイン軟膏5%を塗布してタンポナーデで止血する。
- 布製のタンポナーデを使用した場合は、2~3日後に除去し、必要に応じて痛みが軽減するまで新しいタンポナーデを適用する必要がある。
- 全身の痛みの適切な緩和:
- ナプロキセン500mg、アルベドンとの併用で1日2回。
- シトドンは、薬剤の代謝の程度を左右する酵素機能に個人差が大きく、その結果効果に大きなばらつきが生じ、予測可能性が低いため、歯科治療における鎮痛剤としては推奨されません。
- 長時間作用性局所麻酔薬の使用を検討します。
まれに、より強力な麻薬性鎮痛薬(オピオイド)が短期間必要になる場合があります。その場合は、1錠ずつ、または最小のパッケージサイズの処方箋を検討してください。
術後感染症
術後感染症はまれであり、腫れ、開口障害、痛みなどの予想される術後症状と区別する必要があります。
親知らずの手術、嚢胞の除去、大規模なインプラント手術の後には、通常、かなりの痛みを伴う腫れが発生し、その結果、患者は体調不良を感じることがあります。
手術直後は体温が38℃ までわずかに上昇しますが、これは正常であり、感染の兆候ではありません。
診断は難しい場合もありますが、抗生物質の使用を制限するために重要です。しかし、これらの感染症は深部へと広がり、気道を脅かす可能性があるため、治療が重要です。
局所療法
- 残骸や食物の残留物を除去するための塩水による灌漑
- 膿瘍形成時の局所ドレナージ:
- 縫合糸を切る
- 膿瘍の場合の切開
- 止血鉗子(ペアン)を用いた切開創の洗浄
- 生理食塩水で洗い流す
- 創傷部位の局所感染の場合は、クロルヘキシジン(ヘモデント/コルソディル)を1日2回、1週間使用します。
- 軽度ではあるが長引く症状がある場合、隔離が必要である可能性が疑われます(一般的に)。手術部位を再度開き、骨片と肉芽組織を除去します。
全身療法
発熱、リンパ節炎、または周囲の組織への感染拡大のリスクなどの全身的影響が観察される場合は、全身療法を行う必要があります。
製剤を選択する際には、スウェーデン医薬品庁とSTRAMAによって現在推奨されている製剤と用量が使用されます。
- 成人:ペニシリンV 1.6g×3回を5~7日間
- 小児:ペニシリンV 25mg/kg×3回を5~7日間
ペニシリンアレルギーの場合:
- 成人:クリンダマイシン150mg×3回を5~7日間
- 小児:クリンダマイシン5mg/kg×3回を5~7日間
詳しくは:「虫歯や歯周病が原因…「歯性感染症」の身体の兆候と抗生物質による治療方法とは」
治療がうまくいかなかったり、感染が急速に進行したりした場合は、口腔外科の専門医に相談することを検討します。
口底蜂窩織炎(口腔底に発症する感染症)と診断された場合、呼吸器系への脅威があるため、患者は医療機関または口腔外科医に送られ、静脈内投与による抗生物質の投与を受けて入院する必要があります。
術後の重度の痛み
治療を担当する外科医/歯科医は、手術の範囲、患者の全身状態、予想される痛みのレベルに基づいて、適切な鎮痛剤を処方する必要があります。慢性疼痛患者、すでにNSAIDsなどの鎮痛剤で治療を受けている患者、薬物乱用者の場合、疼痛緩和が困難な場合があり、口腔外科の専門歯科医、または疼痛専門医との相談が必要になることがあります。
一般的に、患者には一日を通して定期的に鎮痛剤を服用し、身体的な負担や不安を引き起こす可能性のある状況を避けるよう指導すべきです。
参考文献
現代の口腔および顎顔面外科。 7日。ジェームズ・R・ハップ、マイロン・R・タッカー、エドワード・エリス3世。 2018年。
口腔神経損傷を予防するための適切な評価の重要性:レビュー。フアン・M・セスペデス・サンチェス、ラウル・アユソ・モンテロ、アントニ・マリ・ロイグ、カルロス・アランツ・オビスポ、ホセ・ロペス・ロペス。スカンジナビア歯科学会誌。 2013年。
歯を抜く前にワルファリンを中止すべきでしょうか?決定木分析。ベン・バレヴィ。口腔外科、口腔内科、口腔病理学、口腔放射線学、内視鏡学。 2013;110:691-697.
Bjørnland T、Rasmusson L、Nørholt SE、Sándor GK。北欧口腔顎顔面外科教科書(2021年)。ムンクスガード デンマーク
一般歯科医のための小口腔外科マニュアル。カール・R・コーナー。ブラックウェル。ムンクスガード。 2006年。
「歯科」と「副鼻腔炎」との関係とは?
上級歯科医ヘレナ・アーリンダーによるファクトシート:
虫歯や歯周病が原因…「歯性感染症」の身体の兆候と抗生物質による治療方法とは
本記事は、興学会と日本スウェーデン歯科学会の活動の一環として歯科先進国と言われているスウェーデンの先進歯科医療に関する論文等を翻訳しご紹介するものです。記事内に掲載の各機関は指定のない限り、スウェーデン国内の機関を示します。また、記事の内容には、一部誤訳等を含む場合があるほか、研究・臨床段階の内容も含まれており、実際に治療提供されているとは限りませんので予めご了承ください。


















































