患者本人のモチベーションが大きく作用する!会話を通じ前向きな治療に向けた「動機づけ」へのテクニックとは

何事にもモチベーションは大切。歯科治療においても重要な「動機づけ」では、患者と医師共に目標を見つけていく
現在の状態やリスクをただ指摘するだけでなく、患者に寄り添った会話や行動が重要になってくる「動機づけ(モチベーション)」。
危機感を持ち、同時にここの医院なら、ここの医師なら信頼できるという気持ちも持っていただき、継続的な治療につなげるきっかけづくりをしていくことも必要な医師や専門家の技術です。
歯科医師法では、歯科医療は患者の自己決定と参加の尊重に基づいていなければならないと述べています。検査や治療のために歯科を訪れた人は、検査結果、治療の選択肢、治療費に関する情報を得る必要があります。情報が患者との対話の中で与えられれば、患者が参加と自己決定ができる機会が増えます。また、多くの場合、患者さんは歯のケア方法についてのアドバイスや、すでに持っている習慣についてのフィードバックも必要とします。患者を中心とした対話の中で行うことで、患者の参加を促し、良好な口腔ケア習慣を継続するよう奨励することができます。スウェーデン保健福祉庁(社会庁)の成人歯科治療に関する全国ガイドラインでは、このような健康増進および疾病予防に関するフィードバックが推奨されています。患者の行動の中で、影響を及ぼす口腔疾患をすでに患っているか、またはそのリスクを抱えている患者をうまく管理するためには、患者が参加することは治療の成功に繋げるさらに重要なものになります。
行動医学の予防と治療は、成人の歯科治療のための国家ガイドラインに記載されており、口腔疾患に罹患した患者に、個別に適応した構造的かつ理論的なカウンセリングを提供することを意味します。セラピストは、罹患する疾患に関する知識を持っていることに加えて、行動に影響を与えるための理論と効果的なコミュニケーション方法の知識も持っていなければなりません。
デンタルケアでの患者との会話では目的に関係なく、患者や家族の認識と希望に対する共感と尊重を特徴とするアプローチを常に行う必要があります。デンタルケアの患者さんとの対話は、2 人の専門家と行います。1 人はデンタルケアの専門家で、もう 1 人は自分の人生の専門家です。「モチベーショナルスピーカー」は、この考え方に基づいたコミュニケーション方法の専門家です。この方法は、特に患者の生活習慣を変える必要がある場合に適しています。
モチベーショナルインタビューイング-Motivational Interviewing:MI-(動機づけ面接)とは
動機づけ面接の創始者 – 英語の用語であるMotivational Interviewing (MI)は、アメリカの心理学者であるウィリアム R ミラーとスティーブン ロルニックです。彼らはその方法を次のように説明しています。
動機づけ面接は、変化のための動機を引き出し、強化するための、協力的で人を中心としたガイダンスの形式です (Farbring, 2010)。
この方法は 1980 年代から開発されており、当初は主に依存症の治療に使用されており、科学的に評価されています。 Lundahl et al (2013) は、歯科治療を含む臨床環境における MI のメタ分析で、MI がこの技術を使用しなかった対照群の効果と比較してプラスの効果があることを発見しました。齲蝕が活発な子供でさえ、メタアナリシスはリスク行動に対する MI のプラスの効果を示しています。この方法は、プロチャスカ(Prochaska,J.O.)とディクレメンテ(Diclemente,C.C.)によって開発された超理論モデルの影響を受けており、人々の変化への動機と性向はさまざまな段階で発達することを説明しています。
Miller は初期の研究で、カウンセラーのアプローチが、患者の変化への傾向に対して重要であることを発見しました。患者に何をすべきかを伝えることは、抵抗を引き起こします。カウンセラーの主な仕事は、患者の知識、動機、変化を実行する能力を引き出すことです。患者は、患者が行う選択に関係なく、意思決定を行い、敬意を持って対応されることにより、自律性を行使できるようになります。
原則、テクニック、戦略
原則
セラピストは、患者の問題と習慣を変えることの難しさを理解していなければなりません。これにより患者はより安心し、正直に自分の話をできるようになる可能性が高くなります。セラピストが時間をかけて患者の知識、習慣、過去の経験、変化についての考えなどを探求することが重要です。
変化を制御するのは、患者の思考と表現、変化の話です。患者と一緒に矛盾を見出すことによって、現状と患者が望んでいる状態との違いを示すことができれば、患者にも変化について話してもらうことができます。意見の相違は、患者さんの中に希望と変化への願望を生み出すべきであり、諦めを生み出すべきではありません。患者さんの自信つまり自分の能力を信じる気持ちを、話し合いの中で強めていかなければなりません。自身の能力に対する自信は、変化を達成するために非常に重要であり、患者があえて変化していくことへの勇気を持つかどうかを決定します。自信は過去の経験に基づいています。変化に対する現実的な目標を選択することで、自信を築くことができます。
やる気を起こさせる会話の 3 つ目の原則は、抵抗を減らすことです。患者が抵抗を示す時、それは懸念や懐疑の自然な表現であるため、セラピストは患者と議論すべきではありません。議論することは、より大きな抵抗を生み、患者を「チェンジトーク(変わりたいという意思表示発言)」とは逆の会話に誘い込んでしまい、患者は不適切な行動を維持することを主張するようになってしまいます。むしろ、患者は自分自身と議論し、自然に感じる変化に対する両面価値(アンビバレンス)を考えたくなるはずです。
テクニック
動機付け面接で使用されるコミュニケーション手法は、開かれた質問(オープン・クエスチョン)、肯定、反省、要約です。未解決の質問、多様な回答選択肢で回答できる質問が使用されます。患者は、自分が重要だと思うものを選んで強調することができます。そうすることで、患者が活性化し、答えに変化に関する記述が含まれる可能性が高くなるのです。質問は、彼らの習慣を説明するよう求めるものではなく、話をするように勧めるものとして理解されるべきです。
患者のストーリーを明確にすることで、肯定的な自己イメージを強化するために使用されます。患者の努力と試みに対して感謝が示し、確認は、個人の年齢、学歴、地位にまで合わせて調整する必要があります。
「振り返り」は、動機づけ面接のもう一つのツールです。患者の話を振り返ることで、セラピストが話を聞いて理解していることを示すことができ、患者が話し続けるための刺激となります。振り返りはまた、患者に自分の発言への新しい洞察を与えることができ、セラピストは何を振り返るかを選択することで会話をコントロールすることができます。サマリー(要約)はリフレクション(振り返り・聞き返し)よりも包括的ですが、部分的に同じ機能を持っています。会話中の部分的な要約、または会話の終わりの長い要約は、会話の一部を明確にしたり、概要を提供したり、補強したりするために使用されます。
戦略
動機付け面接における戦略は、患者の情報を対話の中で得ることです。会話のさまざまな部分が始まるとき、患者は許可を求めます。知識の伝達では、患者は「教えてもらえますか…」と尋ねますが、これは、患者がすでに知っていることを最初に調べた後に行われます。両面価値(アンビバレンス)は優柔不断の力学と呼ばれ、患者の変化への道の重要な部分です。患者は、行動を変えることによって得られる利益を自分で判断する前に、行動を維持することの利点と、変わらないことの欠点について熟考しなければなりません。セラピストのサポートにより、変化をもたらすことの意味と、それが患者にとってどれほど重要であるかが探求されます。同様に、患者が変化を起こす準備ができているか、成功する能力があるかが調査されます。このプロセスは、患者が行う変化についての決定につながることを目的としています。そうして初めて、目標を設定し、変革に向けた行動計画を立てる時が来るのです。
実情
ほとんどの場合、臨床検査または病歴聴取に関連した問題領域が発見され、動機付けの会話が開始されます。会話のさまざまな部分は、以下の表で説明されています。会話の順番は、患者の希望により異なる場合があります。
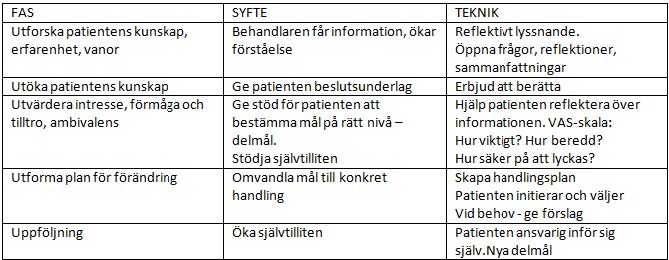
患者にとってより具体的な話をするためのツールがあります。たとえば、患者が 0 ~ 10 の値を選択できる VAS スケールを使用できます。ここで、10 は「非常に重要」を表し、「この変更を加えることがどれほど重要だと思いますか?」という質問に答えます。患者が答えを出したとき、患者はなぜ低い数字が選ばれなかったのかを考えることができます。このようにして、患者は自分が実際にそれが重要であると考える理由を自分自身に動機づけることができます。また、「変更を加える準備はできていますか?」という質問も同様です。そして、「自分は変えられる、という自信はどれくらいありますか?」という「チェンジトーク」に使用します。その他の便利な補助手段として、特定の問題領域に関連する変化の領域を視覚的に明確にするために、「メニュー(円)」を作成します。患者は、何を変える必要があるかについて全体像をつかみますが、最初の暫定的な目標として、変化する行動を開始できる領域を選択できます。
セラピストは、患者が変化へのプロセスを開始する動機を得る前に、習慣を変えることを提案すべきではありません。セラピストからの提案が早すぎると、患者からの抵抗を引き起こす危険があります。会話の焦点は、患者が変化へのプロセスのどこにいるかに合わせて調整をすることです。では、行動の段階に入る時が来たかどうかをどうやって知るのでしょうか? 1 つの方法は、患者が必要な領域で十分な洞察力を持っていることを確認することです (下図を参照)。
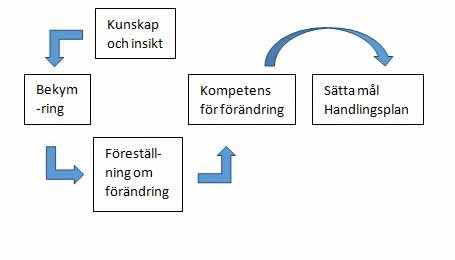
知識と洞察
知識は患者の意思決定支援として重要な部分ですが、知識が理論的なものであるだけでなく、患者が自分の特定の状況に対してその知識が何を意味するのかを洞察することが重要です。一部の患者はすでに知識を持っており、会話でこれを調べることで、セラピストとして何を埋めていく必要があるかがわかります。すでに知っていることをさりげなく患者に知らせることは、患者の抵抗を生む可能性があります。
懸念
歯科医療スタッフは、患者の病気の兆候を見つけると心配になることがよくありますが、変化への動機を見つけるためには、患者も同様に心配する必要があります。一部の患者は、私たちが彼らに会ったときにすでに苦しんでおり、おそらく彼らは自分の状況に絶望を感じるほど苦しんでいます。このような場合、セラピストはその心配を和らげ、状況について何かできるという希望を与えることが重要です。
認識と能力の変化
それは、変化することで得られる利益、現在の状況とどのように変わる可能性があるかの相違点を確認することです。変化を実施する能力とは、変化する準備ができており、変化を実施できるという十分な信頼を持っていることを意味します。
変化を起こす準備ができている患者は、多くの場合、熱心になり、迅速に行動したいと考えます。その後、セラピストは、中間目標を設定することによって、患者が段階的に変化するように導くように努めるべきです。自分の能力に自信を持つためには、設定した目標を達成することが重要です。一度に小さな一歩を踏み出すことで、患者が自分自身に良い信念を築くことができる可能性が高まります。それは、変化したいという患者の表現と、患者が対処できることの現実的な取り扱いとのバランスを取ることです。行動計画は具体的でなければならず、セラピストは成功するために必要なサポートを提案します。患者の以前の変化の経験を利用することで、サポートを配置する必要があるポイントについての知識を得ることができます。
まとめ
モチベーショナルインタビューイングは、主にカウンセリングへのアプローチです。会話の原則と技法を体系的に使用し、個々の患者に適応させることにより、患者が行動を変えるのを支援する効果的な方法です。この方法は患者中心ですが、会話のテクニックを使用して特定の目標に向かって進むのはセラピストです。
国家ガイドライン2022
推奨スケールに応じた優先度:3
状態:良好なお口の健康状態
対策:健康増進と疾病予防のフィードバック
詳細については、社会庁のWebサイトをご覧ください。
推奨スケールに応じた優先度:2
状態:食生活が乱れ、歯医者に通っている成人
対策:適格な電話相談 (行動医学の予防と治療)
詳細については、社会庁のWebサイトをご覧ください。
推奨スケールに応じた優先度:7
状態:食生活が乱れ、歯医者に通っている成人
対策:相談窓口への連絡
詳細については、社会庁のWebサイトをご覧ください。
推奨スケールに応じた優先度:3
状態:歯冠齲蝕(咬合面齲蝕・隣接面齲蝕)と高糖質食のリスク
対策:砂糖の摂取量を減らす(頻度と量)
詳細については、社会庁のWebサイトをご覧ください。
推奨スケールに応じた優先度:10
状態:歯冠齲蝕(咬合面齲蝕・隣接面齲蝕)のリスク
対策:毎日のフッ素入りフロスまたはつまようじの使用
詳細については、社会庁のWebサイトをご覧ください。
参考文献
コルバラ BC、ファウスティーノ シルバ DD、マイヤー E、ヒューゴ FN、セレステ RK、ヒルガート JB。幼児期の虫歯を予防するための動機付け面接:系統的レビューとメタ分析。コミュニティデント口腔エピデミオール. 2021;49:10-16
カラー CÅ.モチベーションスピーキングのハンドブック – MI.出版社。自然と文化、2010年。ISBN: 978-91-27-11826-3
Holm Ivarsson B、Sjögren K. MI – やる気を起こさせる会話。デンタルケアの実践ハンドブック。 Gothia Publishers、ストックホルム、2010 年。
Lundahl B、Moleni T、Burke BL、Butters R、Tollefson D、Butler C、Rollnick S. 医療現場での動機付け面接: 無作為化比較試験の系統的レビューとメタ分析。患者教育委員会。 2013;93:157-68
プロチャスカ JO、ディクレメンテ CC。超理論的療法: 変化のより統合的なモデルに向けて. Psychotherapy: Theory, research and practice 1982;19:276-288
国民健康福祉委員会。 2011 年成人歯科治療の国家ガイドライン – ガバナンスと管理のサポート。 ISBN: 978-91-86885-09-0
デンタルケア法。 SFS 1985:125。
本記事は、興学会と日本スウェーデン歯科学会の活動の一環として歯科先進国と言われているスウェーデンの先進歯科医療に関する論文等を翻訳しご紹介するものです。記事内に掲載の各機関は指定のない限り、スウェーデン国内の機関を示します。また、記事の内容には、一部誤訳等を含む場合があるほか、研究・臨床段階の内容も含まれており、実際に治療提供されているとは限りませんので予めご了承ください。


















































