中顔面骨折-「Le Fort(ルフォー)型骨折(上顎骨骨折)」における治療法から回復まで
大量出血の懸念も。他の部位への影響を考慮し、咬合異常の改善を目指す
顔面はいろいろな原因で外傷を受けやすい部位であることはこのシリーズのテーマでよく理解できますが、上顎の骨折は、特に顔面部位の広範囲に影響を及ぼすようです。
また、この顔面領域の骨折の原因に、「暴行」が多いことはとても複雑なものです。
上顎骨は、頭蓋底の上下の歯面または咬合面の間に位置します。上顎は口腔、鼻腔、副鼻腔、眼窩に近接しているため、機能的にも審美的にも重要な構造となっています。顔面中央部の骨折は、ほとんどの場合、顔面への高エネルギーで鈍い力によって引き起こされます。典型的な損傷メカニズムとしては、自動車事故、暴行、転倒などが挙げられます。
1901年、フランスの外科医René Le Fort(ルネ・ル・フォール)は、顔面骨格の弱点を分析する試みの結果を発表しました。これにより彼は、顔面暴力で頻繁に観察されるさまざまな骨折レベルを命名しました。しかし、Le Fortの分類は、急激な損傷の影響を説明するには不十分です。
疫学
顔面中央部の骨折は、下顎骨の骨折よりもはるかに少ない割合で観察されます。顔面の正中部の骨折に関する疫学研究の結果は、人口密度と社会経済的地位が決定的な影響を及ぼすことを示唆しています。顔面の正中部の骨折は、顔面外傷全体の約25%を占め、さまざまな年齢層で起こり得ますが、ピークは21~25歳頃です。
診断・分類
DT/CBCTの薄層平面は、可能な限り最良の撮影を行うため、また必要であれば3D再フォーマットのために必要です。
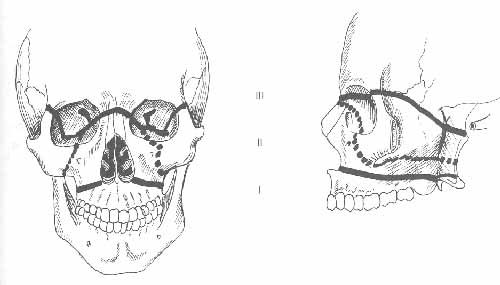
古典的なLe Fortの分類は以下の通りです(図1参照)。
- Le Fort I 型骨折 (上顎骨骨折)
水平方向に走り、上顎の歯槽突起と口蓋板を上顎の上部から置き換えます。後方では翼突板の上方まで骨折が及んでいます。上顎洞前壁の骨折となることもまれではありません。臨床的には、内側翼突筋が上顎骨後方を押し下げ、臼歯部が一次的に接触する前方開咬を呈します。 - Le Fort II 型骨折 (ピラミッド骨折)
鼻骨と篩骨の複合体に作用します。骨折線は眼窩下裂を通り、眼窩下縁を破り、上顎結節と翼突板を後方に通ります。しかし、外側眼窩と頬骨弓は無傷のままです。 - Le Fort III 型骨折(頭蓋顔面剥離)
鼻前頭部から骨折線は下眼窩裂を通り、外側眼窩壁と両側頬骨弓を通って外側に向かいます。顔面骨格は頭蓋底から剥離します。臨床的には、顔面が細長く見えます。
症状
臨床検査では、次の点を考慮する必要があります。
- ズレ
- 上唇と中顔面下半分の腫れ、血腫、裂傷
- 眼窩下の感度の低下
- 頬骨下稜の下の前庭部の斑状出血
- 口蓋粘膜の斑状出血および裂傷(硬口蓋の矢状骨折を示す)
- 歯の外傷、特に臼歯の咬合骨折
- 歯を叩くときの鈍い/ミュート音
- 前歯だけでなく、歯の全体の可動性!
- 鼻根部と頬骨前頭縫合部の可動性
- 眼窩下の可動性
- 咬合異常
- 嗅覚障害
- 髄液漏(脳脊髄液の鼻漏)
- 結膜下血腫
- 目の周囲に皮下出血(パンダの目)
治療
手術の適応
上顎骨が矢状関節で下方に高度に脱臼している場合は、気道が危険にさらされる可能性があるため、緊急に治療を行う必要があります。中顔面骨折は大量の出血を合併することがあります。このような場合、骨折部を同時に固定せずに鼻をタンポナーデ(出血を止める効果的な方法)で固定すると、骨折部がさらに引き離され、出血が増大する危険性があります。
そうでなければ、転位した正中部の顔面骨折は、観血的修復と内固定で1~2週間以内に治療できます。
単独のLe Fort I 型骨折では上顎前庭開口部からのアクセスのみが必要ですが、Le Fort II 型およびIII 型骨折では経皮的アプローチとの併用も必要です。
抗生物質による予防
- Le Fort I 型骨折の ベンジル-pc 3 gx 3
- ベンジル-pc 3 g (経皮投与の場合はクロキサシリン 2 gを追加) 術前 30 分、手術時間が長い場合は 4 時間ごとに繰り返し使用する
- PCアレルギー1型の場合、ベンジルPCとクロキサシリンをクリンダマイシン600mgに置換
保存的に治療された顎骨の開放(複雑)骨折は、下記のいずれかを投与する
合併症
上顎や中顔面にズレが残っていると、次のようなことが起こる可能性があります。
- 不正咬合
- 顔の幅や高さの変化
- 慢性涙嚢炎
- 継続的な眼球の上転障害
- 副鼻腔炎
- 眼窩下神経分布領域の麻酔
以下の症例は、プレート固定による Le Fort II 型骨折を示しています。
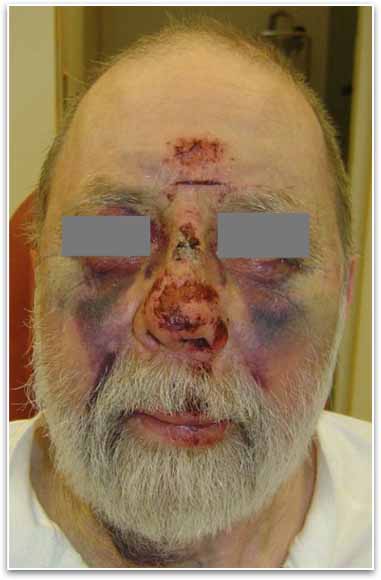
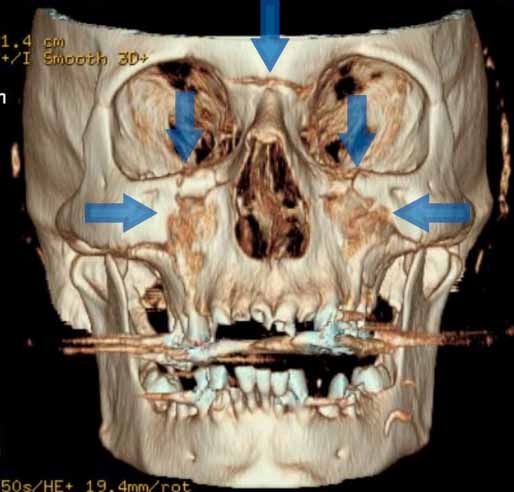
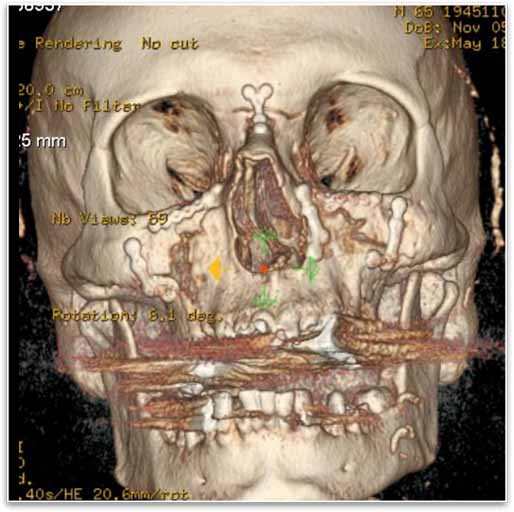
フォローアップ
術後のX線(低線量DT)は、できるだけ早く撮影する必要があります。患者は、縫合糸の除去と軟部組織の治癒の評価のために、1 週間後に経過観察する必要があります。結果によっては、追加のチェック (1 ~ 2 個) が必要になる場合があります。その間、流動食/純粋食が処方されます。最終検査は、手術後 6 か月後に行う必要があります。 DT は、X 線検査を必要とする患者の骨接合不全または別の症状の疑いがある場合に実施する必要があります。
参考文献
病棟ブース P、エプリー B、シュメルツァイゼン R : 顎顔面外傷と審美的な顔面再建、チャーチル リビングストン、2012 年第 2版
Banks & Brown: Fractures of the face skeleton, Wright, 2001
TG ヘンリクソン、JM ハーシュ。顔面外傷学、学生文学 1999
RJ フォンセカ、RV ウォーカー、NJ ベッツ、HD バーバー。口腔 & 顎顔面外傷 第 4 版、WBSaunders Company 2012
本記事は、興学会と日本スウェーデン歯科学会の活動の一環として歯科先進国と言われているスウェーデンの先進歯科医療に関する論文等を翻訳しご紹介するものです。記事内に掲載の各機関は指定のない限り、スウェーデン国内の機関を示します。また、記事の内容には、一部誤訳等を含む場合があるほか、研究・臨床段階の内容も含まれており、実際に治療提供されているとは限りませんので予めご了承ください。


















































