将来のためにも!子供の「歯科恐怖症」の原因を追究し、さまざまな治療と管理により発症を防ぐ

幼少期から恐怖や不安をなくししっかりケアできる環境づくりが必須です!小児に対する「歯科恐怖症」における治療法や対策とは
子どもの頃から歯科医院での治療は「恐怖」でしかなかった方も多いでしょう。この不安や恐怖を回避できれば、人生長く付き合っていく歯に対してもしっかりと向き合い続けていけるはずです。そして、年を重ねても口腔トラブルのない、笑顔で楽しい食生活や会話によりいつまでも健康で過ごせる秘訣のひとつになります。
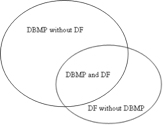
小児および青年期の歯科治療における、心理的な性質の治療問題に関する広範な研究があります。命名法は自明ではありませんが、いくつかの用語が使用されています。「心理的な性質の治療問題-DBMP」と略される歯科における行動管理の問題とは、歯科治療を困難または不可能にする行動により協力が得られないことです。 DBMPは、歯科チームによって作成された評価です。患者の経験による「歯科恐怖症-DF」は、明確に定義されたオブジェクトに対する反応、またはより非特異的な不安を指します。「恐怖症」という用語は、患者の感情的な反応における状況、この場合はさまざまな程度の回避反応に関連している可能性のある歯科の状況に課せられた要求に対処することを妨げる、強烈で不合理な恐怖を表すために使用されます。歯科恐怖症(DF)や心理的治療の問題(DBMP)の発生率は、スウェーデンの子供と若者の約15%です。異なる現象は部分的にしか重ならないことが示されています。ヨーテボリで実施された大規模な人口調査では、7%の子供(4~6歳と9~11歳)が歯科治療を恐れている(DF)と推定され、11%が治療上の問題(DBMP)を示しました。歯科治療を恐れていた子供たちのうち、61%もの割合で治療上の問題を示しましたが、治療上の問題を抱えている子供たちの27%だけが歯科治療を恐れていると推定されました。
歯科における治療の問題は、必ずしも恐怖、不安、または何らかの恐怖症が原因であるとは限りませんが、治療における問題は次のようになります。
- 子供自身(年齢と成熟度、一般的な不安、気質、行動と適性)
- 両親(歯科治療、スキル、育成方法への恐怖)
- 環境(社会経済学、規範、価値観)
- 主に歯科治療以前の経験
- 歯科チーム、患者、親の間の相互作用。多くの事例ではキャンセルをしたり、予定されていた来院をしなかったことであり、それが時には恐怖の結果となる。
齲蝕またはその他の歯科疾患と歯科治療または治療の問題への恐れの組み合わせは、小児歯科医への最も多い原因です。
「歯科恐怖」による「不安症」や「恐怖症」
「恐怖」「不安」「恐怖症」という用語は、歯科恐怖症の研究では同義語として使用されることがありますが、これらの用語は定義によって異なります。「恐怖」は、強い感情の高まりと身体的反応を伴う、知覚された脅威に対する合理的な反応です。脅威が消えると、恐怖は納まります。恐怖は「不安」に対する反応がの中心ですが、リアルタイムだけでなく将来の脅威を予期する時にも不安が生じることがあります。
日常生活では、恐怖と不安の概念を区別するのが難しいことがよくあります。恐怖症の「恐怖」は、不合理に強い恐怖反応を特徴とし、結果として回避されることもありますが、この恐怖は個人の日常生活に重大な影響を及ぼします。これによる極端な形の歯科恐怖症は、恐怖症の基準を満たすものです。
歯科恐怖症の原因
歯科恐怖症の原因は複雑であり、年齢、性別、歯科への訪問習慣、以前の痛みを伴う経験、歯科医の状況の解釈、口腔の健康および心理社会的要因などの要因と相関することが示されています。
歯科恐怖症は、幼児期の歯科経験のトラウマと関連していることがよくあります。これらの不利な経験は、痛みを伴うことや不快であると報告され、患者の協力と自制心に影響を及ぼしました。子供が恐れていることは、年齢の異なる子供にとってはまた違った印象に見えるかもしれません。 3歳のグループでは、口を開けたり、治療器具を口に入れたり、呼吸ができなくなったりすることを恐れているまたは非常に恐れていました。 「呼吸ができない」というのは、6歳~9歳の子供に挙げられることが多く、12歳~15歳では、「ドリルの使用」や「麻酔への恐怖」を多く挙げています。
すべての子供たちに共通していたのは、それらにより「自分に危害が及ぶのではないか」という恐怖でした。さらに、一般的な恐怖と歯科恐怖の間には関連性が見られます。恐怖が確立されると、それは場合によってはその個人が歯科治療を完全に回避することに繋がっていってしまいます。
歯科恐怖症の結果
スウェーデンでは、人口全体の口腔の健康が改善されているにもかかわらず、歯科に対する顕著な恐怖の蔓延は近年変化していません。歯科治療への恐怖は、歯科治療の習慣と間接的な関係があり、恐怖を感じる人々が歯科治療を控えることは多くあることです。歯科医院への訪問を避けることは、口腔の健康を悪化させ、ひいては個人の日常生活に悪影響を与える可能性があります。これにより、歯科治療の必要性が高まり、さらに痛みを伴う治療と悪循環の形成につながります。長期的には、この悪循環を断ち切ることは困難であり、否定的な期待、恐怖の増大、将来の治療に対する恥の感覚につながります。歯科医を恐れている子供は、恐れていない子供よりも永久歯に虫歯がはびこっているという一面が多くあります。歯科治療中に痛みを経験した子供は、歯科医で痛みを経験していない子供よりも永久歯の表面が修復されています。歯科治療への恐れは、その極端な形により患者だけでなく歯科治療や社会全体に重大な結果をもたらす可能性のある、公衆衛生上の問題と見なされるべきです。
子供と青年のための治療オプション
歯科の恐怖に対する対策は予防と治療があり、治療はそれぞれ心理的なものと薬理学的なものに分けられます。子供の性格と外的要因(親のサポート)は、歯科治療に関して子供がどれほど脆弱であるかを部分的に決定します。年齢に関係なく、安全で落ち着いている子供もいれば、脆弱性が増し、ストレスが少なくても否定的に反応しやすい子供もいます。歯科スタッフはこれに影響を与えませんが、スタッフは注意深く子供への対応を適応させる必要があります。痛みや不快感の予防と、子供および同伴する親との良好な心理的関係の確立が最大の課題です。子供の歯科恐怖症の出現に対する予防策は、安全で穏やかな環境の中で、徐々に新しいものに触れていくことです。すべての子どもを対象に、個別対応に基づく体系的な「スクーリング」を実施。ネガティブな曝露を伴わなわずに何度か歯科治療を受けることは、ワクチン接種に例えることができます。
歯科恐怖症の治療の目的は、子供の歯科治療の経験と歯科治療の状況に対処する能力に永続的な変化をもたらすことです。目標は、一般的に定義された目標に向けて最初に合意を確立することによって達成されます。治療計画における「誰が何をするか」という共同決定と責任の共有は、患者のコントロール感を高めることに貢献します。各訪問の前に、子供(および保護者)は、次の訪問で何が起こるかについて個別に適応された情報を受け取り、またそれが行われるべき理由についての明確な情報も受け取ります。各訪問の開始時に、何が行われるのか、そしてその理由についての簡単な情報の更新があります。子どもたちは、それをどのように感じ、どのように経験するものなのかを理解する必要があります。まずは、正確な履歴を把握する必要があります。これにより、患者、家族、および彼らの経験に関する重要な情報が得られます。これは、さらなる歯科治療に重要である可能性があります。
疼痛管理
痛みは主観的な経験であるため、決して疑問視されるべきではありません。治療に関連する痛みの経験または痛みを伴う治療への恐れは、歯科治療への恐怖のおよび子供の治療の実施の困難につながる可能性があり、また患者が来院しなくなってしまうことにつながる可能性があります。したがって、歯科治療は最小限の不快感で行われることが重要であり、これには適切な局所麻酔が必要です。残念ながら、歯科治療に関連して完全な痛みの緩和を約束することは不可能であるため、患者に痛みの経験を管理するように教えることが重要です。患者はまた、不安や恐怖が不快感と痛みの違いを見分けるのを難しくしていることを学ぶ必要があります。子供にとって、例えば圧力と痛みを区別することは非常に難しい場合があります。これらは、痛みの否定ではなく、注意深い準備によって対処する必要があります。特に子供が怖がっている場合は、強いプレッシャーにより傷ついてしまうことがあります。
停止するためのテクニック
停止するためのテクニックとは、子供が休憩を必要とするときには手を上げるなど、何らかの形の停止信号を使用するように指示されることを意味します。手遅れになって恐怖心が強くなり、治療を中止せざるを得なくなったとき、子どもはあえて手を挙げず、合図もしない、というリスクが常にあります。子供にコントロールの感覚を与え、子供に参加を促すために、代わりに子供は治療ステップを開始できるときに合図をし、停止するためのテクニックを開始するためのテクニックとして使用することができます。治療中、セラピストが継続的に子供に何が起こるかを知らせ、それがどのように進むかについて合意することが重要です。
成功するもう1つのオプションは、時間や数値を使用した訪問の設計です。多くの子供にとって、治療が一定期間行われることはより簡単で理解しやすいです。追加で時間の感覚を制御するには、例えば1から始めて、徐々に増やすというようなことによって調整できます。そうでなければ、「しばらく」という表現が理解できないので、子供が「私がここにどれくらい横になって口を開けているべきか」を理解するのが難しいかもしれません。「新しいことを学ぶ」ということもありますが、何がうまくいっているのか、子供にとって何が良いのか、そして悪い行動は無視するのかを強調することが重要です。
Tell Show Do法
この方法は、モデル「Tell Show Do」(TSD法)に従って、これは、段階的に構造化された「ラダー(ladder)」を通じて、子供たちが徐々に歯科のさまざまな側面に触れることを基本としています。一つ以上の新しいステップを踏む前に、それぞれのステップを子供が完全に受け入れられなければなりません。この治療方法には、3歳程度に相当する成熟した精神的な発達を遂げていることが必要です。年齢だけに焦点を当て、子供が治療を受ける準備ができていると思うだけでは不十分であり、子供のコミュニケーション能力、知的発達、社会的および感情的な成熟度を考慮に入れる必要があります。子供は、段階的な治療トレーニングを吸収できるようにするために、個別に設計されたアプローチに従って年齢に適した情報と指示を理解できなければなりません。段階的トレーニング療法の焦点は、ポジティブな行動を促し、強化し、直接的にコントロールできることに賞賛を与えることです。 「私があなたのすべての歯を見ることができるほど大きなギャップを生み出せることが、あなにとってどれほど良いことか」と伝えることは一般的には賞賛ではありません。 「あなたはなんて素晴らしいのでしょう。」と、否定的な行動はできるだけ無視します。それらが実行される順序と速度は、子供と一緒に個別に設計し、段階として提示することができます。その後、ある種の鎮静剤を使用することで治療が可能な場合があります。
心理的ケアと薬理学的ケアの組み合わせ
不安を和らげるための薬物療法は、子供が心理療法を受けるのに役立ちます。その他の兆候では 未就学、低年齢、または歯科治療経験がほとんどない場合の歯痛による急性期治療や、痛み自体が子供の治療意欲を低下させる可能性があります。これらの場合、ベンゾジアゼピンによる前投薬、経口または経鼻、または亜酸化窒素による鎮静が一般的ですが、全身麻酔も適切な場合があります。子供または親が麻酔下で歯科治療を行うべきであると断定的に決定された場合、麻酔下での外科的治療を最初に行うことができます。ただし、これには、歯科治療の必要性がない、あるいは改善されても、家族の関心が低いままになってしまう危険性があります。したがって、保護者と一緒に長期的な解決策を見つけ、適切なセルフケア、定期的な歯科訪問、麻酔下での歯科治療後の子供の教育を行うことが非常に重要です。最後に、鎮静剤や麻酔は、子供が歯の痛みを感じる時期があり、歯科治療を強く必要とする場合に選択されることがあります。
小児患者の治療における管理者または別の大人の役割
ほとんどの場合、子供は両親が治療室にいるときは安心しているため、両親の存在について話します。親の存在は治療への参加を促進し、親は子供の進歩も見て、治療法に参加することができます。これは他の状況でも役立つ可能性があります。親が治療中にどこにいるべきかは早い段階で合意されるべきであり、焦点は子供にあり、親自身の恐怖や以前の歯科経験には焦点が当てられていないこと。ほとんどの親は、歯科チームと子供の間でコミュニケーションが行われることは完全に自然であると考えていますが、他の親は干渉しないように指導が必要な場合があります。場合によって「親との合意」というものは、彼らが問題の一部である可能性があり、彼らの行動は、協力的な親のように行動するよりも、心配し子供を混乱させるので、待合室で待っている「タクシードライバー」としてのみ行動してもらうことかもしれません。しかし、そのような決定は、親と子供が見捨てられたと感じたりしないように、最大限の理解を持って行われることが重要です。
子供が健康のために良好な口腔の状態を保つためには、現在および将来、子供が歯科治療の場面で協調性を身につけることが大切です。訪問を前向きな経験にすることにより、すべての歯科訪問に関連して歯科恐怖症の発症を防ぐことが重要です。
参考文献
Abrahamsson KH、Berggren U、Hallberg L. RM、CarlssonSG。歯科恐怖症患者の歯科不安と歯科治療の経験に関する見解:定性的研究。 Scand J Caring Sci 2002; 16:188–96。
アブラハムソンKH。性格と環境要因は、歯科への恐れと相互作用します。Tandläkartidningen2003;10:56-60。
アデルストンH.小児患者のトレーニング。 Fortn Rev Chicago Dent Soc 1959; 38:7–9、27–9。
アメリカ精神医学会、精神障害の診断および統計マニュアル(DSM-IV)。 4版ワシントンDC:American PsychiatricPress1994。
Arnrup、K.小児歯科は臨床児童心理学に出会う。非協力的な小児歯科患者の研究グループ。論文。歯学部小児歯科学科。イェーテボリ大学:イェーテボリ2003。
Berggren U、Hakeberg M、CarlssonSG。リラクゼーションvs。歯科恐怖症のための認知指向の治療法。 J Dent Res 2000; 79:1 645–651。
コラレスV、フランカC、フェレイラA、アモリムフィリョHA、オリベイラMCA。ブラジル、レシフェの5〜12歳の子供における歯科不安と歯痛。 Eur Arch Paediatr Dent 2013; 14:15-19。
Fenlon WL、Dabbs AR、Curzon MEJ子供の患者の治療中の親の存在:英国の親との研究。 Br Dent J 1993; 174:23–28。
Frankl SN、Shiere FR、FogelsHR。親は歯科医院で子供と一緒にいるべきですか? Jデントチャイルド1962; 29:150–163。
グスタフソンA.子供と青年の間の歯科行動管理の問題–理解の問題?歯科恐怖症、個人的特徴および心理社会的付随物に関する研究。論文。イェーテボリ大学歯学部小児歯科学科:イェーテボリ2010.pp。 1-46。
ガスリーA.分離不安:概要。 Pediatr Dent 1997; 19:486–490。
ラズベリーストーンAL、クリンベリG、シュレーダーU.歯科治療を拒否する子供たち。Tandläkartidningen1998; 2:31-38。
ホルスト、A。、小児歯科における行動管理の問題。頻度、治療および予測。 Swed Dent J Suppl、1988; 54:1-55。
クリンバーグ、G。子供の歯科恐怖症と行動管理の問題。測定、有病率、付随する要因、および臨床効果の研究。論文。イェーテボリ大学歯学部:イェーテボリ1995.pp。 1-78。
クリンベリGとアーンラップK.歯科恐怖症と行動管理の問題。 Koch G. Poulsen S、Espelid I、HaubeckD.Eds。小児歯科。臨床的アプローチ。第3版。 John Wiley&Sons 2017.pp55-65。
クリンベリG、ブロバーグAG小児および青年における歯科恐怖症/不安および歯科行動管理の問題:有病率および付随する心理的要因のレビュー。 Int J Paediatr Dent 2007; 17:391-406。
Rud B、KislingE.子供の歯科治療の受容に対する精神発達の影響。 Scand J Dent Res 1973; 81:343–352。
セーラムK、コウシャM、アニシアンA、シャハビA. 3〜6歳の子供における歯科恐怖症と付随する要因。 J Dent Res Dent ClinDentProspects。 2012; 6:70-74。
Skaret E、Soevdsnes Ek歯科における行動科学。恐ろしい歯科患者の予防と治療における歯科衛生士の役割。 Inter J Dent Hygiene 2005; 3:2-6。
10 Berge、M.子供の歯科恐怖症:有病率、病因および危険因子。論文。齲蝕学、歯内療法、小児歯科、社会歯科および歯科保健教育学科。アムステルダム歯科アカデミックセンター(ACTA)、オランダ:アムステルダム2001。
Versloot J、Veerkamp JS、Hoogstraten J、MartensLC。歯科治療中の子供の痛みへの対処。 Community Dent Oral Epidemiol 2004; 32:456-461。
Wigen TI、Skaret E、Wang NJ 5歳児の齲蝕のリスク指標としての親と子の歯科回避行動。 Int J Paediatr Dent 2009; 19:431-437。
Willumsen T、Vassend O、Hoffart A.歯科恐怖症の治療における認知療法、適用されたリラクゼーション、および亜酸化窒素鎮静の比較。 Acta Odontol Scand 2001; 59:290–6。
Wogelius P、Poulsen S、SørensenHT。 6〜8歳のデンマークの子供たちの間の歯科不安と行動管理の問題の有病率。 Acta Odontol Scand 2003; 61:178-183。
Wogelius P、Poulsen S、SørensenHT。デンマークの6〜8歳の喘息、耳の問題、および歯科不安:人口ベースの横断的研究。 Eur J Oral Sci 2003; 111:472-476。
Öhman、A。、恐怖と不安:進化論的、認知的、および臨床的展望。ルイスMとハビランド-ジョーンズJM編。感情のハンドブック。ギルフォード出版物:ニューヨーク2000。
本記事は、興学会と日本スウェーデン歯科学会の活動の一環として歯科先進国と言われているスウェーデンの先進歯科医療に関する論文等を翻訳しご紹介するものです。記事内に掲載の各機関は指定のない限り、スウェーデン国内の機関を示します。また、記事の内容には、一部誤訳等を含む場合があるほか、研究・臨床段階の内容も含まれており、実際に治療提供されているとは限りませんので予めご了承ください。


















































